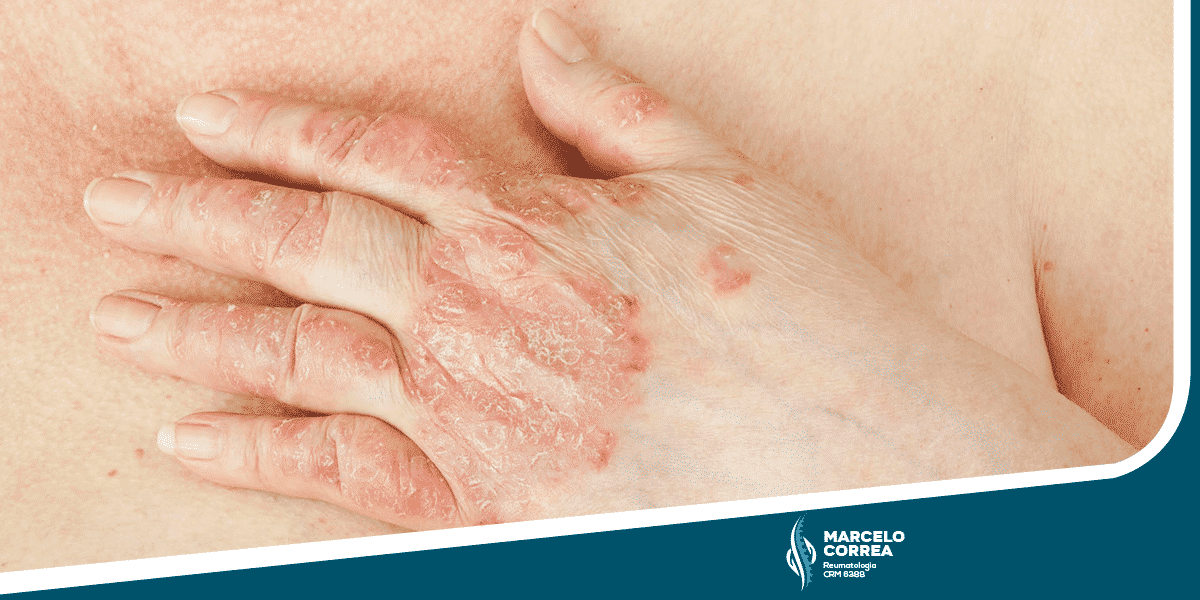
A artrite psoriásica é uma condição crônica que atinge pessoas portadoras de psoríase. Em geral, pacientes com a doença apresentam articulações inflamadas, inchadas e com vermelhidão. Ela progride ao longo do tempo, especialmente quando não tratada, podendo exigir cirurgia no futuro para reparar danos articulares.
A doença faz parte do grupo das condições autoimunes, que inclui lúpus eritematoso sistêmico e síndrome de sjögren. Ela ocorre quando o próprio sistema imunológico começa a atacar células do corpo, causando seus principais sintomas.
Como a artrite psoriásica se desenvolve no organismo
A APs é uma doença inflamatória crônica que se manifesta em indivíduos com psoríase, uma condição que afeta a pele e as unhas. O desenvolvimento dessa artrite psoriásica é complexo e multifatorial, envolvendo uma interação desregulada entre fatores genéticos, imunológicos e ambientais.
O ponto de partida para a artrite psoriásica reside em uma falha do sistema imunológico. Em vez de proteger o organismo contra agentes externos, o sistema de defesa passa a atacar, por engano, células e tecidos saudáveis do próprio corpo, desencadeando um processo inflamatório crônico. No caso da APs, esse ataque é direcionado primariamente às articulações e às ênteses (locais onde tendões e ligamentos se fixam aos ossos), além de manter a inflamação na pele característica da psoríase.
Fatores Determinantes no Desenvolvimento da Doença:
• Predisposição genética: A hereditariedade desempenha um papel significativo. Muitos pacientes com artrite psoriásica possuem histórico familiar da doença ou de psoríase. A presença de certos genes, como o HLA-B27, pode aumentar a suscetibilidade, especialmente para o desenvolvimento da forma espondilítica, que afeta a coluna.
• Mecanismos imunológicos: A inflamação é mediada por um aumento na produção de citocinas pró-inflamatórias. Proteínas como o Fator de Necrose Tumoral alfa (TNF-alfa) e as interleucinas (IL-12, IL-23 e IL-17) estão elevadas no sangue, na pele e nas articulações dos pacientes, sendo alvos de terapias modernas.
• Gatilhos ambientais: Embora a causa exata seja desconhecida, o início dos sintomas ou a piora da condição, pode ser precipitado por fatores externos. Infecções por vírus ou bactérias, traumas físicos e estresse emocional ou psicológico são frequentemente citados como desencadeantes em indivíduos geneticamente predispostos.
Na maioria dos casos, as lesões cutâneas da psoríase precedem o acometimento articular, por vezes em anos. No entanto, em uma minoria de pacientes, a artrite psoriásica pode se manifestar antes ou simultaneamente às alterações na pele. A gravidade das lesões de pele nem sempre se correlaciona com a gravidade da artrite, mas a presença de deformidades nas unhas é um fator preditivo que aumenta o risco de desenvolvimento da doença articular.
O que causa a artrite psoriásica?
A causa exata da artrite psoriásica ainda não é totalmente compreendida, mas sabe-se que é uma doença autoimune complexa com uma forte base genética. O sistema imunológico, que normalmente protege o corpo contra infecções, passa a atacar, por engano, as células e os tecidos saudáveis das articulações e da pele. Essa resposta autoimune desencadeia um processo inflamatório que resulta nos sintomas característicos da doença.
Fatores genéticos desempenham um papel crucial, sendo que cerca de 40% dos pacientes têm um histórico familiar de psoríase ou da própria doença. A presença de certos marcadores genéticos, como o HLA-B27, também está associada a um maior risco de desenvolver a forma da doença que afeta a coluna (espondilite).
Além da predisposição genética, fatores ambientais podem atuar como gatilhos para o desenvolvimento ou agravamento da doença. Infecções, como as de garganta por estreptococos, são frequentemente citadas como possíveis gatilhos. O estresse físico e emocional, o tabagismo, o consumo excessivo de álcool e a obesidade também são considerados fatores de risco que podem influenciar o surgimento e a severidade da doença.
A condição pode afetar qualquer articulação, permanecendo isolada em alguns casos ou espalhando-se para diversas partes do corpo em outros. Ao contrário do que acontece com alguns tipos de reumatismos, a doença pode ocorrer em qualquer faixa etária.
Compreender os sintomas, as causas e as opções de tratamento da doença é fundamental não apenas para os pacientes, mas também para seus familiares e para a sociedade em geral. A conscientização pode levar a um diagnóstico mais rápido e a um manejo mais eficaz da doença, minimizando os danos a longo prazo e melhorando significativamente a qualidade de vida.
Tipos de artrite psoriásica
A artrite psoriásica é classificada em alguns tipos, conforme sua progressão, sintomas, articulações afetadas e outros parâmetros. Saber essa diferenciação ajuda a entender melhor o problema:
-
Oligoarticular: é considerada um tipo inicial da doença, quando poucas articulações foram atingidas de forma simultânea, normalmente menos de 5. Ela pode se desenvolver de maneira assimétrica em articulações pequenas ou grandes. É comum que esse tipo seja associado à dactilite, uma inflamação que atinge as articulações dos dedos dos pés e das mãos, provocando inchaço. A condição é popularmente conhecida como “dedos de salsicha”;
-
Poliarticular: como o nome sugere, nesse caso, várias articulações são atingidas e inflamam ao mesmo tempo. O quadro tem algumas similaridades com a artrite reumatoide e há casos que evoluem para deformações;
-
Envolvimento axial: é quando o problema se concentra na coluna vertebral, gerando dor nas costas e rigidez em áreas como o pescoço e a lombar;
-
Artrite da articulação distal: as articulações das pontas dos dedos dos pés e das mãos são afetadas e o paciente nota inchaço e inflamação;
-
Artrite mutilante: é um tipo raro e grave da doença, em que a condição evolui de forma progressiva e destrutiva, causando deformidades que fazem com que a articulação perca sua função.
Como fica uma pessoa com artrite psoriásica?
Viver com artrite psoriásica pode ser desafiador, pois a doença afeta significativamente a qualidade de vida do paciente. As manifestações físicas vão além da dor e do inchaço articular. A rigidez matinal é um sintoma comum, dificultando os movimentos nas primeiras horas do dia. O cansaço e a fadiga crônica são frequentes e podem ser debilitantes, impactando a capacidade de realizar atividades diárias simples, como vestir-se, subir escadas ou trabalhar.
A inflamação pode levar a deformidades visíveis, como os “dedos em salsicha” (dactilite), e a alterações ungueais, como depressões e descolamento. A dor crônica e a limitação funcional podem levar a problemas de saúde mental, como ansiedade e depressão. O impacto estético das lesões de pele da psoríase, somado às dificuldades físicas, pode afetar a autoestima e o convívio social.
Sem o tratamento adequado, a progressão da doença pode causar danos permanentes às articulações, resultando em incapacidade funcional e na necessidade de cirurgias para substituição articular. Por isso, o acompanhamento médico multidisciplinar é fundamental para controlar os sintomas, prevenir a progressão da doença e garantir uma melhor qualidade de vida.
Sintomas da artrite psoriásica
Pacientes diagnosticados com a condição combinam sintomas da artrite reumatoide e psoríase, que também é uma condição autoimune que, em geral, afeta a pele. As duas condições possuem períodos de crises sintomáticas, quando o paciente apresenta sinais característicos, e remissão, quando permanece assintomático.
Alguns dos sinais mais comuns em períodos sintomáticos incluem:
-
Inchaço e dor nos dedos das mãos e pés;
-
Dor nos pés, especialmente na região onde os tendões e ligamentos encostam nos ossos, como o calcanhar;
-
Deformações nas unhas;
-
Inflamações oculares que causam dor, vermelhidão e visão turva, podendo até levar à perda de visão quando não tratada.
No entanto, o sinal mais claro da condição são as manchas avermelhadas e esbranquiçadas em partes da pele, características da psoríase. Os locais mais afetados são: joelhos, cotovelos e costas.
Qual a diferença entre artrite reumatoide e artrite psoriásica?
Embora ambas sejam doenças autoimunes que causam inflamação, dor e inchaço nas articulações, existem diferenças importantes entre elas.
A artrite reumatoide tende a ser simétrica, afetando as mesmas articulações em ambos os lados do corpo. Já na artrite psoriásica, o padrão de acometimento articular é frequentemente assimétrico. Uma das distinções mais claras é a presença de psoríase: a maioria dos pacientes com a condição apresenta lesões de pele características antes ou durante o desenvolvimento dos sintomas articulares, o que não ocorre na artrite reumatoide.
Outro ponto distintivo está nos exames laboratoriais: o fator reumatoide (FR), um anticorpo presente no sangue da maioria das pessoas com artrite reumatoide, é geralmente negativo na artrite psoriásica. Além disso, certos sintomas são muito mais comuns nessa condição, como a dactilite (inchaço difuso de um dedo da mão ou do pé) e a entesite (inflamação nos locais onde os tendões e ligamentos se conectam aos ossos, como no calcanhar). O envolvimento da coluna vertebral, conhecido como espondilite, também é mais característico dessa doença do que da artrite reumatoide.
A psoríase sempre é sinal de artrite?
Não necessariamente. Apenas 15% dos pacientes com artrite psoriásica possuem psoríase moderada a grave. No entanto, quem possui as lesões na pele precisa do acompanhamento adequado com o reumatologista, já que a doença também é autoimune e seus sintomas afetam muito mais que somente a pele.
A artrite deve levar cerca de 7 anos para surgir depois dos primeiros sintomas de psoríase em pacientes com essa tendência. Em casos muito raros, o paciente desenvolvem a artrite antes dos sintomas cutâneos.
Além disso, a gravidade de lesões na pele também não está relacionada ao surgimento da condição. Existem pacientes com psoríase grave que não chegam a desenvolver esse tipo de artrite.
Qual a relação entre psoríase e artrite psoriásica?
A relação entre as condições é intrínseca, pois são consideradas manifestações diferentes da mesma doença inflamatória e autoimune. A psoríase afeta primariamente a pele, enquanto a artrite psoriásica atinge as articulações, mas ambas compartilham as mesmas raízes genéticas e mecanismos inflamatórios. Estima-se que até 30% das pessoas com psoríase desenvolverão tal condição ao longo da vida.
Na maioria dos casos, os sintomas de pele precedem os sintomas articulares em meses ou até anos. No entanto, em uma minoria de pacientes, a artrite pode se manifestar antes das lesões cutâneas, o que pode dificultar o diagnóstico. É importante notar que a gravidade da psoríase na pele não se correlaciona diretamente com a gravidade da artrite: um paciente pode ter uma forma leve de psoríase cutânea e uma forma severa e debilitante da doença, e o inverso também é verdadeiro.
A presença de lesões de psoríase em certas áreas, como o couro cabeludo e as unhas (distrofia ungueal), é considerada um fator de risco para o desenvolvimento da artrite psoriásica. O diagnóstico e o tratamento precoces são cruciais para evitar danos articulares permanentes e melhorar a qualidade de vida dos pacientes.
A artrite psoriásica pode matar?
A artrite psoriásica pode matar a longo prazo, pois suas complicações geram danos em órgãos vitais. Então, já foram registradas mortes de pacientes com a doença devido a questões cardiovasculares, pulmonares e neoplásicas.
Entretanto, vale lembrar que a relação entre esse tipo de artrite e os danos aos órgãos ainda não foi completamente elucidada. Então, na ausência de um entendimento completo sobre a situação, os especialistas recomendam que o paciente seja acompanhado por uma equipe multidisciplinar.
Também é importante realizar esforços para levar uma vida mais saudável, o que inclui uma alimentação balanceada, prática regular de atividades físicas e tratamento eficaz de questões psicológicas, que geralmente surgem associadas a essa doença.
A artrite psoriásica é uma doença transmissível?
A artrite psoriásica e a psoríase não são transmissíveis de pessoa para pessoa, seja pelo ar, por relação sexual ou pelo contato com o sangue de uma pessoa doente.
Entretanto, é importante considerar que a transmissão genética da enfermidade já foi relatada há mais de 2 séculos, mas o padrão genético para que a doença afete os descendentes ainda não foi totalmente esclarecido. No entanto, sabe-se que filhos de pais que sofrem de psoríase têm mais chances de desenvolver o quadro.
Além disso, há alguns genes conhecidos da doença, que são únicos, mas que têm uma alta frequência na população em geral, com efeitos pequenos no surgimento da enfermidade.
O fato é que a condição necessita de vários fatores para se desenvolver, como a presença de diversos genes aliados a condições ambientais, a exemplo de estresse físico e emocional, medicamentos, infecções e estímulos antigênicos.
Por outro lado, os resultados de alguns estudos nos dão uma boa ideia da influência que a genética tem no surgimento da doença:
-
50% dos irmãos de pacientes com psoríase desenvolvem a doença se ambos os pais também foram afetados. Mas os números caem para 16% quando apenas um dos pais teve a doença e para 8% quando nenhum dos pais sofreu do problema;
-
Já quando falamos da artrite psoriásica, o risco de desenvolvimento entre irmãos é 27% maior do que ocorre na população em geral;
-
A psoríase tem 19% mais chances de se desenvolver em parentes de primeiro grau de pacientes com o quadro de artrite quando comparado à população em geral;
-
O risco da psoríase se desenvolver entre irmãos é entre 4 e 11 vezes maior do que na população em geral.
Fatores de risco da artrite psoriásica
O maior fator de risco é a presença de psoríase, mas, conforme mencionamos anteriormente, nem todo paciente com a condição de pele chega a desenvolver artrite. Também existem fatores genéticos envolvidos, pois cerca de 40% dos indivíduos com a doença possuem pelo menos 1 familiar próximo que também foi diagnosticado.
Apesar de ser mais comum entre os 30 e 50 anos de idade, a condição atinge qualquer faixa etária, mesmo na infância. Ela também atinge igualmente homens e mulheres, sem grandes distinções entre gêneros.
Qual exame detecta artrite psoriásica?
Pacientes com psoríase precisam de acompanhamento anual para avaliar se existem chances de ter um caso de artrite. Caso apresente dor articular frequente e rigidez matinal, o reumatologista ainda precisará definir o tipo de artrite para conseguir iniciar o tratamento.
Alguns exames ajudam no diagnóstico, incluindo:
-
Exames laboratoriais para detectar sinais de inflamação no corpo, como certos tipos de anticorpos comuns em pacientes com artrite psoriásica;
-
Raio-X, que determina se existem danos articulares causados pelos sintomas da artrite. Em casos com sintomas leves, os exames de imagem podem não demonstrar qualquer tipo de alteração.
Com os resultados dos exames e avaliação física, o reumatologista consegue determinar se o paciente realmente é portador da doença.
O papel do reumatologista no controle da artrite psoriásica
O reumatologista é o médico especialista cujo papel é central e insubstituível no manejo e controle da APs. Por ser uma doença inflamatória crônica de natureza autoimune que afeta o sistema musculoesquelético, o conhecimento aprofundado do reumatologista sobre a fisiopatologia e as opções terapêuticas é fundamental para garantir o melhor prognóstico ao paciente.
Funções Essenciais do Reumatologista:
• Diagnóstico clínico preciso: O diagnóstico da artrite psoriásica é essencialmente clínico, baseado na história detalhada do paciente, nas manifestações cutâneas e no exame físico reumatológico. Não existe um exame laboratorial único que confirme a doença. O reumatologista é o profissional capacitado para diferenciar a APs de outras condições reumatológicas, como a artrite reumatoide, e para interpretar corretamente os exames complementares (como radiografias e exames de sangue), que auxiliam na exclusão de outras patologias e na avaliação da extensão do dano articular.
• Elaboração do plano de tratamento individualizado: O tratamento é complexo e deve ser adaptado à forma clínica, à gravidade do envolvimento articular e cutâneo, e à presença de manifestações extra-articulares e comorbidades. O reumatologista define a estratégia terapêutica, que pode incluir o uso de anti-inflamatórios não esteroides (AINEs), corticoides e, principalmente, os medicamentos modificadores do curso da doença (MMCDs), sejam eles sintéticos (como o metotrexato), alvo-específicos (como os inibidores de JAK) ou biológicos (como os inibidores de TNF-alfa e interleucinas).
• Monitoramento da atividade da doença: O reumatologista realiza o acompanhamento contínuo para monitorar a atividade inflamatória, a progressão do dano articular e a resposta ao tratamento. O objetivo é alcançar e manter a remissão da artrite psoriásica, prevenindo deformidades e preservando a capacidade funcional do paciente.
• Manejo das comorbidades: A artrite psoriásica está frequentemente associada a outras condições, como síndrome metabólica, diabetes, hipertensão e doenças cardiovasculares. O reumatologista coordena o cuidado, garantindo que essas comorbidades sejam ativamente questionadas e controladas, o que é vital para a redução do risco cardiovascular e a melhoria da expectativa de vida do paciente.
A intervenção precoce do reumatologista é crucial, pois o curso natural da artrite psoriásica pode ser rapidamente progressivo, levando a deformidades e incapacidade funcional se não for tratada de maneira apropriada.
Tratamento da artrite psoriásica
A opção de tratamento varia de acordo com as manifestações da artrite em cada paciente. Afinal de contas, seu principal objetivo é conseguir amenizar os sintomas e proporcionar melhor qualidade de vida ao indivíduo.
Além disso, o médico reumatologista mantém o acompanhamento ao longo de todo o tratamento para entender como o organismo responde. Dependendo dos efeitos colaterais de medicamentos, pode ser necessário alterar e escolher outros métodos. As formas mais usadas para tratar o problema estão abaixo:
Medicamentos anti-inflamatórios
Em geral, são os primeiros medicamentos recomendados para aliviar a dor e inflamação causados pela artrite. Existem alguns tipos de remédios do tipo que podem ser usados, como os mais tradicionais (ibuprofeno e diclofenaco, por exemplo) ou os inibidores de COX-2.
Como ocorre com qualquer droga, os anti-inflamatórios não-esteróides possuem efeitos colaterais. Por isso, o tratamento inicia-se com a menor dose possível que deve permanecer em uso pelo menor tempo. Alguns dos efeitos adversos incluem:
-
Dores de estômago;
-
Indigestão;
-
Úlceras.
Em alguns casos, o especialista recomenda o uso de inibidores de bomba de prótons para diminuir a quantidade de ácido produzido pelo estômago.
Corticosteróides
Seu objetivo também é diminuir a dor e inflamação e podem ser usados de maneira injetável ou em comprimidos. As injeções são usadas quando a inflamação está localizada em uma única ou em poucas articulações, ajudando a reduzir os sintomas rapidamente e garantindo um efeito protetor que dura de algumas semanas a alguns meses, dependendo da resposta do organismo.
Os comprimidos e injeções musculares possuem efeitos mais gerais e diminuem a inflamação em todo o corpo. No entanto, médicos costumam evitar seu uso em casos de artrite psoriásica, já que possuem efeitos colaterais mais danosos e costumam causar crises quando o medicamento é interrompido.
Drogas anti-reumáticas
Esses medicamentos foram criados para bloquear os efeitos de substâncias químicas que agem quando o sistema imunológico atinge as articulações, como ocorre na artrite. Além de reduzir a intensidade dos sintomas, eles diminuem a progressão da doença, impedindo que ocorra dano articular a longo prazo.
As drogas anti-reumáticas são mais eficientes quando tomadas ainda no início da doença, por isso o diagnóstico precoce é importantíssimo para garantir que o paciente não sofrerá com complicações decorrentes da desta.
Pacientes precisam estar cientes de que o remédio pode demorar a demonstrar efeitos. No entanto, é importante continuar tomando para conseguir a recuperação esperada ao longo dos primeiros meses de tratamento.
Existe cirurgia para a doença?
Os tratamentos clínicos para a doença têm o objetivo de prevenir danos articulares severos. Entretanto, há casos em que o problema continua a evoluir até que a articulação fique muito prejudicada. Nesses casos, é possível uma correção cirúrgica.
De forma geral, 7% dos pacientes precisam passar por cirurgia após 13 anos convivendo com a doença. O procedimento pode ter o objetivo de realinhar articulações das mãos e dos pés, por exemplo, já que essas são frequentemente atingidas e podem sofrer deformidades.
Mas também há intervenções maiores, em que as articulações dos joelhos e quadris são substituídas por próteses. Isso costuma amenizar a dor do paciente e devolver sua mobilidade, lentamente reduzida devido aos desgastes articulares.
Esse tipo de procedimento já ajudou muitos pacientes com problemas graves, já que a prótese tem o objetivo de imitar perfeitamente a articulação. A cirurgia pode durar algumas horas, dependendo da gravidade do caso.
Exercícios físicos e artrite psoriásica
Os exercícios físicos são parte essencial do tratamento da artrite psoriásica, pois eles ajudam a fortalecer a musculatura e proteger as articulações, além de serem fundamentais para ajudar na redução do peso, o que diminui a pressão nos joelhos e quadris.
As atividades físicas também são essenciais para aumentar o bem-estar, o que é importante sobretudo para pacientes que estão enfrentando quadros de estresse, depressão e ansiedade.
Contudo, como essa doença afeta as articulações, é crucial que as atividades físicas sejam realizadas sob a orientação de um profissional, que poderá criar uma rotina personalizada de exercícios e fazer adaptações conforme a necessidade de cada paciente.
Além disso, é interessante que o paciente seja submetido a exercícios do seu interesse, assim torna-se mais fácil manter a motivação ao longo do tempo. Algumas das opções são caminhada, andar de bicicleta, fazer academia, natação e hidroginástica. As atividades na água são fortemente recomendadas, já que trazem muitos benefícios, com baixo impacto nas articulações.
Alguns dos profissionais que podem ajudar nessa orientação são os próprios médicos, educador físico, terapeuta ocupacional e fisioterapeuta.
A importância da fisioterapia no tratamento da artrite psoriásica
A abordagem terapêutica da artrite psoriásica é sempre multidisciplinar, e a fisioterapia desempenha um papel de extrema importância, complementando o tratamento medicamentoso prescrito pelo reumatologista. Enquanto os medicamentos controlam a inflamação sistêmica e previnem o dano estrutural, a fisioterapia atua diretamente na manutenção e recuperação da função musculoesquelética, que é diretamente afetada pela doença.
Benefícios fundamentais da fisioterapia:
• Melhora da mobilidade e flexibilidade: A inflamação crônica da artrite psoriásica leva à rigidez articular, especialmente pela manhã. A fisioterapia utiliza técnicas de mobilização e alongamento para aumentar a amplitude de movimento das articulações afetadas, reduzindo a rigidez e facilitando as atividades diárias.
• Fortalecimento muscular: O desuso e a dor causados pela patologia podem levar à fraqueza muscular ao redor das articulações. O fisioterapeuta elabora um programa de exercícios individualizado para fortalecer os músculos, proporcionando maior estabilidade e proteção às articulações, prevenindo lesões secundárias.
• Alívio da dor: Além dos exercícios, a fisioterapia pode empregar recursos como calor, frio, eletroterapia e massagem para auxiliar no alívio da dor e na redução do inchaço nas articulações.
• Prevenção de deformidades: Em casos de APs mais agressiva, a inflamação pode levar a deformidades articulares permanentes. A fisioterapia, em conjunto com a terapia ocupacional, orienta o paciente sobre postura correta e o uso de órteses ou dispositivos de assistência para proteger as articulações e evitar restrições de movimento.
• Reabilitação específica: outro ponto fundamental é a reabilitação de sintomas específicos, incluindo a espondilite (processo inflamatório na coluna) e a entesite, que afeta as áreas onde tendões se fixam aos ossos.
A adesão à fisioterapia é um fator que contribui significativamente para a qualidade de vida do paciente com a doença, permitindo que ele mantenha suas atividades diárias e um estilo de vida ativo.
Posso me exercitar mesmo que as juntas estejam inchadas?
É recomendado que os exercícios sejam praticados mesmo com as juntas inchadas, pois o repouso é prejudicial para a condição. Quando há inchaço, o paciente pode recorrer a atividades mais leves, que ajudem a movimentar as articulações dos músculos com suavidade, mas que contribuam para o ganho de força e a melhora da amplitude de movimentos.
Entretanto, a pessoa deve ter todo o cuidado durante esse tipo de prática, pois os exercícios físicos não devem causar dor. Ao perceber o sintoma, é preciso procurar a ajuda de um profissional, que poderá reavaliar a condição e até sugerir atividades mais adequadas.
A dor durante o exercício pode ser um sinal de que ele não está sendo executado corretamente ou de que a intensidade da atividade está acima do suportado pela articulação.
Terei benefícios ao fazer exercícios de força para artrite psoriásica?
Alguns estudos afirmam que os exercícios de força são benéficos para os pacientes com artrite psoriásica. Eles devem ser executados tanto com pesos livres quanto em aparelhos de musculação.
Os resultados esperados são a melhora da dor e o aumento da produtividade e da facilidade em desempenhar as atividades do dia a dia. Entretanto, como já mencionamos, a orientação de um profissional é indispensável para evitar que o paciente faça exercícios de forma inadequada ou que exagere nas cargas, o que pode trazer prejuízos para as articulações.
Devo usar frio ou calor nas juntas?
Essa é outra dúvida comum, mas a verdade é que não há um consenso absoluto sobre se a inflamação articular melhora mais com o frio ou com o calor. Os pacientes têm experiências distintas nesse caso, com alguns se beneficiando do uso de gelo e outros relatando melhoras com banhos quentes e aplicação de bolsas térmicas.
Esse tipo de terapia não costuma levar a uma piora do quadro, por isso os pacientes podem testar ambas as opções e observar a que mais se adequa ao seu caso.
Posso caminhar ou correr com artrite psoriásica?
A artrite psoriásica costuma limitar a capacidade dos pacientes de realizar atividades físicas. Além disso, exercícios de grande impacto podem ser prejudiciais, por isso a corrida não é recomendada na maioria dos casos.
A caminhada é um exercício que se adequa melhor à nova condição das articulações. Mas o paciente não precisa se limitar a essa atividade, já que há muitos exercícios que são de baixo impacto e ajudam na melhora da dor, como bicicleta ergométrica, natação e hidroginástica.
Ficar sem se exercitar nunca é uma boa opção, pois o repouso excessivo contribui para uma série de sintomas desagradáveis, como aumento da dor, fraqueza muscular, depressão e aumento dos sintomas cardiovasculares.
O que fazer se você sentir dor durante a atividade física?
Como mencionamos, a dor nas articulações não é normal durante a atividade física. Se ela surgir, reduza a intensidade e a velocidade dos exercícios e faça menos repetições. Caso ela ainda persista, é hora de parar e procurar um especialista.
Para melhorar a prática de atividades físicas e as tarefas do dia a dia, considere seguir as dicas abaixo:
-
Não carregue muito peso;
-
Execute os exercícios com uma postura correta;
-
Evite fazer todas as tarefas de uma única vez;
-
Não se esforce demais em uma mesma tarefa. Lembre-se de guardar energia para as próximas;
-
Proteja as articulações contra qualquer esforço desnecessário;
-
Movimente-se e se alongue para não ficar por muito tempo na mesma posição.
Dicas gerais dos reumatologistas para lidar com a artrite psoriásica
Além de tudo o que já discutimos até aqui, ainda existem outras dicas dadas por reumatologistas que podem ajudar os pacientes com artrite psoriásica a conviverem melhor com a doença, mantendo uma boa qualidade de vida e sendo ativos.
Cuide da pele
Sabemos que a psoríase causa problemas na pele, por isso é preciso ter um cuidado especial com esse órgão e seguir as recomendações do dermatologista. Uma dica muito importante é sempre manter a pele hidratada, com o uso recorrente de loções e cremes apropriados.
Além disso, é fundamental estar atento e evitar situações que possam agravar o problema, como lesões na pele, clima frio e seco e estresse.
Não faça desvios no plano de tratamento da artrite psoriásica
A artrite psoriásica é uma doença crônica e o tratamento pode durar anos ou até a vida inteira. Durante esse tempo, o paciente pode acabar se descuidando e se desviando das recomendações médicas, o que é um erro capaz de piorar os sintomas e acelerar a progressão do quadro.
Por isso, sempre tome os medicamentos conforme prescrito pelos reumatologistas, respeitando as doses e os intervalos. Além disso, retorne para novas consultas sempre que for recomendado, pois é nesse momento que o especialista tem a chance de avaliar o quadro e fazer os ajustes necessários.
Também é nas consultas que o paciente pode relatar situações que o incomodam e falar sobre questões que melhoraram ou pioraram durante o tratamento.
Alimente-se bem
Uma boa alimentação ajuda a melhorar os sintomas desse tipo de artrite, além de contribuir para a saúde de forma geral. Então, com a orientação de um nutricionista, faça refeições contendo frutas, vegetais, proteínas magras, gorduras saudáveis e grãos integrais. Ao mesmo tempo, evite alimentos processados e ricos em açúcar.
Além disso, dê atenção a alguns alimentos com propriedades anti-inflamatórias, como azeite de oliva, vegetais de folhas verdes, nozes e sementes.
Use dispositivos de assistência
Alguns dispositivos de assistência podem melhorar a mobilidade e reduzir a dor nas juntas. Eles devem ser usados conforme orientação de um fisioterapeuta ou um especialista em reabilitação.
Algumas opções são órteses e bengalas, que ajudam a diminuir o impacto em articulações mais prejudicadas, além de contribuírem para uma melhor postura, estabilidade e equilíbrio.
Participe de grupos de apoio para artrite psoriásica
Conectar-se com outras pessoas que passam por uma situação parecida pode fornecer o apoio emocional necessário para quem sofre de artrite psoriásica. O paciente sentirá que não está sozinho e poderá compartilhar suas experiências, medos e expectativas com mais liberdade.
Além disso, grupos de apoio são um local perfeito para receber dicas para um melhor manejo dos sintomas da doença.
Eduque-se sobre a doença
O paciente deve estudar sobre a doença e conhecê-la de forma aprofundada, assim ele será capaz de seguir as recomendações médicas adequadamente e conhecerá muitas nuances do problema, o que evita surpresas desagradáveis.
Também é importante estar atento às novidades envolvendo esse tipo de artrite, como novas pesquisas, tratamentos inovadores e expectativas dos estudiosos para o futuro. Assim, é possível discutir com o seu médico adaptações benéficas no tratamento.
Como lidar com os efeitos colaterais do tratamento da artrite psoriásica
O tratamento da artrite psoriásica é altamente eficaz no controle da inflamação e na prevenção do dano articular, mas frequentemente envolve o uso de medicamentos potentes que podem apresentar efeitos colaterais. Lidar com esses efeitos é uma parte essencial do manejo da doença, exigindo comunicação aberta com o reumatologista e a adoção de estratégias de autocuidado.
Estratégias para o manejo de efeitos colaterais:
• Comunicação constante com o reumatologista: Qualquer efeito colateral, por menor que seja, deve ser imediatamente reportado ao médico. O reumatologista é o único profissional que pode ajustar a dose, trocar o medicamento ou prescrever terapias de suporte para mitigar os efeitos adversos, garantindo que o benefício do tratamento continue superando os riscos.
• Monitoramento laboratorial regular: Muitos medicamentos, como o metotrexato (um DMARD sintético comum), exigem acompanhamento por meio de exames de sangue para verificar a função hepática e renal. O reumatologista solicita esses exames periodicamente para detectar precocemente qualquer alteração e intervir antes que o efeito colateral se torne grave.
• Efeitos colaterais comuns e soluções:
• Náuseas e problemas gastrointestinais: Comuns com DMARDs orais. O médico pode prescrever medicamentos antieméticos ou suplementos, como ácido fólico (no caso do metotrexato), para reduzir esses sintomas. A ingestão do medicamento com alimentos também pode ajudar.
• Reações no local da injeção: Comuns com terapias biológicas. A aplicação de compressas frias antes ou depois da injeção e a alternância dos locais de aplicação podem minimizar a dor e a vermelhidão.
• Aumento do risco de infecções: Os imunossupressores, incluindo biológicos, aumentam o risco de infecções. O paciente deve ser rigoroso com a higiene, evitar contato com pessoas doentes e manter o calendário vacinal atualizado, sempre sob orientação médica.
• Estilo de vida saudável: Manter uma alimentação equilibrada, praticar exercícios físicos (conforme orientação da fisioterapia) e não fumar são hábitos que fortalecem o organismo e ajudam a tolerar melhor o tratamento. O controle do estresse também é vital, pois o estresse pode ser um gatilho para a doença e pode exacerbar os efeitos colaterais.
É fundamental que o paciente não interrompa o tratamento da APs por conta própria devido aos efeitos colaterais. A interrupção pode levar a um surto da doença, com risco de dano articular irreversível.
Como a artrite psoriásica afeta o corpo além das articulações
A artrite psoriásica é frequentemente percebida como uma doença que afeta apenas as articulações, mas sua natureza inflamatória sistêmica significa que ela pode comprometer diversos órgãos e sistemas do corpo, caracterizando-se como uma condição com manifestações extra-articulares e comorbidades significativas.
Manifestações extra-articulares diretas:
• Pele e unhas: As lesões de pele — placas avermelhadas e escamosas — e as alterações nas unhas, como depressões, espessamento e onicólise, são as manifestações mais evidentes e frequentemente precedem o quadro articular.
• Olhos: A inflamação pode atingir os olhos, causando uveíte (inflamação da camada média do olho) ou conjuntivite. A uveíte, se não tratada, pode levar à perda de visão, sendo um sintoma que exige atenção imediata.
• Ênteses e tendões: A entesite — inflamação nos locais de fixação de tendões e ligamentos aos ossos — é uma marca registrada da doença. É comum na parte de trás do calcanhar (tendinite de Aquiles) e na sola do pé (fascite plantar). A dactilite, conhecida como “dedo em salsicha”, também é típica e envolve a inflamação de todo o dedo, incluindo articulações e tecidos moles ao redor.
Comorbidades sistêmicas e risco cardiovascular
A artrite psoriásica aumenta o risco de desenvolvimento de comorbidades que afetam a saúde geral e a expectativa de vida.
• Síndrome metabólica e doenças cardiovasculares: A inflamação crônica sistêmica está associada a um risco elevado de hipertensão arterial, diabetes tipo 2, obesidade e dislipidemia. Essas condições, em conjunto, aumentam de forma significativa a probabilidade de eventos cardiovasculares, como infarto e derrame. O controle rigoroso da doença e dessas comorbidades é essencial para a saúde a longo prazo.
• Saúde mental: Ansiedade e depressão são mais prevalentes em pacientes com artrite psoriásica, muitas vezes em decorrência da dor crônica, da limitação funcional e do impacto estético das lesões de pele. O cuidado com a saúde mental deve fazer parte do plano terapêutico.
A importância do diagnóstico precoce da artrite psoriásica para proteger as articulações
O diagnóstico precoce é, sem dúvida, o fator mais crítico para um prognóstico favorável. A janela de oportunidade para iniciar o tratamento e evitar danos articulares irreversíveis é limitada, tornando a conscientização sobre os sintomas e a rápida referência ao reumatologista uma prioridade de saúde pública.
Razões para a urgência do diagnóstico precoce:
• Prevenção de dano estrutural irreversível: A APs pode ter um curso rapidamente progressivo e destrutivo. A inflamação crônica, se não controlada, leva à erosão óssea e à neoformação óssea nas articulações, resultando em deformidades e perda permanente da função. Uma vez que o dano estrutural ocorre, ele é, na maioria das vezes, irreversível, comprometendo a qualidade de vida e a capacidade de trabalho do paciente.
• Melhor resposta ao tratamento: O início do tratamento com DMARDs e terapias biológicas nos estágios iniciais está associado a uma melhor resposta terapêutica e a uma maior probabilidade de alcançar a remissão. O diagnóstico tardio, por outro lado, pode levar à falha terapêutica e à necessidade de estratégias mais agressivas.
• Redução do risco de comorbidades: O controle da inflamação sistêmica desde o início ajuda a reduzir o risco de desenvolvimento de comorbidades graves, como doenças cardiovasculares. O diagnóstico precoce permite que o reumatologista monitore e gerencie esses riscos imediatamente.
• Preservação da qualidade de vida: O diagnóstico e o tratamento rápidos permitem que o paciente mantenha sua capacidade funcional, continue ativo e evite a dor crônica e a incapacidade que levam à ansiedade e depressão.
A APs deve ser suspeitada em qualquer paciente com psoríase que apresente dor, inchaço ou rigidez nas articulações, dactilite ou entesite. A conscientização de que a doença articular pode se manifestar antes das lesões de pele, embora menos comum, também é essencial para o diagnóstico precoce. Ao ser procurado rapidamente, o reumatologista pode iniciar o tratamento apropriado, bloquear a evolução da doença e permitir a manutenção plena das atividades diárias e da qualidade de vida do paciente.
Doenças reumáticas e condições relacionadas
A artrite psoriásica aumenta as chances do paciente desenvolver outras condições e artrites inflamatórias. Isso inclui problemas que afetam o coração e aumentam o risco de sofrer de acidentes vasculares, infarto, entre outros.
O paciente precisará passar por exames anuais para verificar sua saúde geral e cardíaca. Assim, é possível identificar rapidamente a presença de problemas e iniciar tratamentos complementares, se necessário.
Além disso, indivíduos com artrite psoriásica devem realizar algumas alterações no seu estilo de vida, incluindo:
-
Manter uma rotina equilibrada de atividades físicas e descanso;
-
Evitar sobrepeso;
-
Deixar de fumar;
-
Evitar bebida alcoólica em excesso.
Caso necessário, também é indicado consultar-se com um psicólogo para evitar sentimentos de depressão e ansiedade relacionados à doença.
O Futuro do Cuidado e do Tratamento
Em suma, a jornada convivendo com a patologia é complexa e multifacetada, exigindo uma abordagem de cuidado que transcenda o tratamento dos sintomas físicos. A compreensão de que se trata não apenas de uma doença articular, mas de uma condição sistêmica com profundas implicações na qualidade de vida, é o primeiro passo para um manejo eficaz.
A ciência continua a avançar, desvendando os mistérios da causa autoimune da doença e desenvolvendo terapias cada vez mais direcionadas e personalizadas. Para os pacientes, isso se traduz em esperança e na possibilidade de uma vida plena e ativa, apesar dos desafios impostos pela condição.
A colaboração entre pacientes, reumatologistas, dermatologistas e outros profissionais de saúde é a pedra angular de um plano de tratamento bem-sucedido. A educação contínua sobre a doença, o compartilhamento de experiências e o apoio mútuo em comunidades de pacientes são ferramentas poderosas que capacitam o indivíduo a assumir um papel ativo em seu próprio cuidado.
Olhando para o futuro, a pesquisa foca não apenas em medicamentos mais eficazes, mas também em estratégias de prevenção para aqueles com predisposição genética e na melhoria do diagnóstico precoce, antes que danos articulares significativos ocorram.
Portanto, embora um diagnóstico dessa condição possa parecer assustador, é crucial encará-lo não como um ponto final, mas como um novo caminho a ser navegado com informação, suporte e as mais modernas ferramentas terapêuticas disponíveis. A conscientização, a pesquisa e uma abordagem proativa ao tratamento são os faróis que conduzem a um futuro em que o impacto da doença é minimizado, permitindo que os pacientes vivam suas vidas com máxima qualidade, funcionalidade e bem-estar. A busca por uma vida sem dor e com plena mobilidade continua sendo o objetivo principal, e cada novo avanço nos aproxima mais dessa realidade.