Espondiloartrite é um termo pouco conhecido pelo público, mas muito comum em consultórios de clínicas reumatológicas. Esse conjunto de doenças é causador de diversos sintomas, como dor na coluna, pescoço e outras articulações grandes, como quadril e joelhos.
Quer compreender como surge a doença, fatores de risco e seu tratamento? Entenda tudo a respeito no artigo abaixo.
O que é espondiloartrite?
O termo espondiloartrite é um guarda-chuva para um conjunto de doenças reumáticas. Ela é diferente de outros tipos de artrite, como artrite reumatoide, por causa da inflamação generalizada nas articulações e também na êntese. Esse é o local onde os tendões e ligamentos se juntam ao osso. O quadro gera uma entesite, inflamação da região que é responsável por causar dor e inchaço na articulação. É um dos principais sinais de espondiloartrite, que pode ser observado na avaliação clínica e em exames de imagem.
A doença é uma grande causadora de dor no meio das costas ou na região lombar. A condição também é chamada de espondilite e costuma se desenvolver entre 17 e 45 anos de idade. Embora seja possível que um paciente sofra com a doença antes, porém são casos muito raros.
Quem pode ter espondiloartrite?
Ao longo deste texto, abordaremos de forma detalhada os grupos de risco para a espondiloartrite. Entretanto, já é importante saber que a doença é mais comum em homens, com uma incidência de 4 a 5 vezes maior do que em mulheres.
Os primeiros indícios dessa condição costumam surgir entre o final da adolescência e a primeira parte da fase adulta. Assim, é comum que os pacientes apresentem as queixas iniciais entre os 17 e os 35 anos.
Principais sintomas da espondiloartrite
A espondiloartrite é mais relacionada à dor na coluna lombar e no quadril. Os sinais são mais intensos logo pela manhã após acordar ou após longos períodos de inatividade. Outros sintomas incluem:
- Vermelhidão e inchaço das articulações afetadas;
- Vermelhidão e inchaço dos olhos;
- Dor e inflamação ao longo dos tendões dos dedos das mãos ou pés, mas em especial no local onde o tendão encontra o osso;
- Irritação da pele, similar à da psoríase;
- Dor, inchaço e outros sintomas da Doença de Crohn.
Percebe-se que o quadro é bastante variado. Isso acontece porque tudo depende do tipo de espondiloartrite que o paciente chega a desenvolver.

Tipos de espondiloartrite
Espondiloartrite é um conjunto de condições variadas. É importante realizar o diagnóstico adequado para iniciar o tratamento, já que cada uma pode apresentar sintomas diferentes. Listamos os tipos mais comuns em clínicas reumatológicas.
Espondiloartrite axial
A espondiloartrite axial é um dos diversos tipos que os reumatologistas tratam. Mas antes de falar especificamente sobre esse grupo de doenças, vale a pena revisar um pouco a anatomia e entender exatamente o que é esqueleto axial.
O que chamamos de esqueleto axial é um grupo de ossos e articulações que estão localizados na parte central do corpo. Além das funções comuns de movimento, essas estruturas têm a importante tarefa de proteger o sistema nervoso e os órgãos vitais localizados na caixa torácica.
Os tipos de espondiloartrite que fazem parte do grupo causam principalmente dor nas costas. Entre elas encontramos a espondilite, inflamação crônica que pode afetar qualquer um dos segmentos da coluna vertebral.
Outra doença que faz parte do grupo axial é a sacroileíte. Tal inflamação crônica ocorre nas articulações sacroilíacas, localizadas na região do quadril. E seu principal sintoma é dor nas nádegas ou glúteos, irradiando para o posterior da coxa.
Espondiloartrite: entendendo o achado periférico
Enquanto a espondiloartrite axial atinge o centro do corpo, o achado periférico ocorre em regiões dos membros inferiores ou superiores. Essas articulações são parte do que chamamos de esqueleto periférico ou apendicular, que se une ao axial através da cintura pélvica e da cintura escapular.
A entesite é uma dessas doenças. Ela causa inflamação em locais onde tendões, ligamentos e cápsulas articulares se conectam aos ossos, como a fáscia plantar e o tendão patelar. Seu principal sintoma é dor e rigidez no local afetado e pode causar malformações ósseas quando não recebe tratamento.
A dactilite é outro tipo da doença menos conhecida. Sua inflamação afeta os dedos das mãos e dos pés, causando forte inchaço, dor e perda de mobilidade.
Artrite indiferenciada
Nem sempre é possível identificar qual tipo de espondiloartrite acomete o paciente. Algumas pessoas apresentam sintomas generalizados de inflamação que não se encaixam em um grupo específico. É isso que acontece quando temos um diagnóstico de artrite indiferenciada, também chamada de oligoartrite ou poliartrite inflamatória.
Seus principais sintomas são:
- Sinovite;
- Edema articular em diversas partes do corpo;
- Sensibilidade articular;
- Perda gradual de mobilidade.
Boa parte dos pacientes com a doença progride para um quadro de artrite reumatoide ou entram em remissão espontânea. Mesmo assim, é importante iniciar o tratamento o mais cedo possível para tentar conter a evolução para uma artrite mais específica.
Pacientes com sintomas generalizados também recebem indicação de anti-inflamatórios e moduladores da doença. O prognóstico é de melhora dos sintomas dentro dos primeiros seis meses. Todavia, após o primeiro quadro inflamatório, é necessário manter o acompanhamento reumatológico para entender a progressão do problema.
Artrite idiopática juvenil
Esse também se trata de um tipo de artrite reumatóide que atinge pacientes mais jovens. O problema é considerado como uma doença inflamatória crônica e seus principais alvos incluem:
- Articulações variadas;
- Coração;
- Olhos;
- Pele.
Os sinais costumam aparecer com a inflamação crônica de uma ou mais articulações, um caso típico de artrite. Os sintomas são de inchaço, dor e vermelhidão no local afetado. Em algumas ocorrências de exceção, a articulação apresenta todos os sinais de inflamação, mas sem qualquer dor.
Para ser considerada como artrite idiopática juvenil, a doença precisa surgir antes dos 17 anos de idade. Os diagnósticos no Brasil ainda são muito raros, mas em países europeus a doença afeta de 0,1 a 1 a cada 1.000 crianças.
Espondilite anquilosante
Também chamada somente de espondilite, é a forma mais comum desse tipo de artrite. Ela atinge as articulações da coluna, especialmente a lombar. Em casos mais graves, a inflamação se espalha pelas partes superiores da coluna (torácica), pescoço e peito.
Alguns pacientes que não recebem tratamento adequado sofrem com fusão de vértebras inflamadas. Isso causa desvios posturais que geram ainda mais dor e irritação. Outra complicação comum é a fratura de vértebras devido à sobrecarga.
Sintomas secundários incluem cansaço, dificuldades para respirar e inflamação dos olhos. Nem todos os pacientes chegam a apresentar esses sinais, já que o quadro é bastante variado.
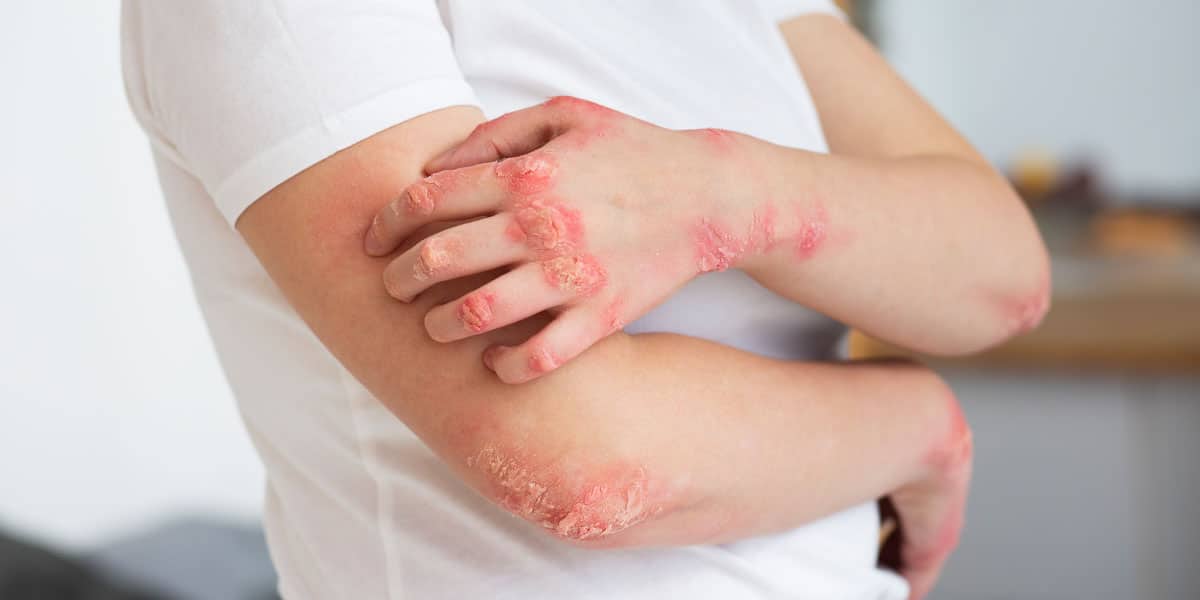
Artrite psoriática
30% dos pacientes com psoríase também desenvolvem artrite psoriática. Mas, em casos mais raros, o paciente com artrite chega a desenvolver a psoríase meses ou anos depois.
Os principais sintomas da doença incluem:
- Vermelhidão da pele, em especial dos cotovelos, joelhos, tornozelos, pés e mãos;
- Dor nos pés e na coluna lombar;
- Fadiga;
- Inflamação nos tendões;
- Perda de mobilidade nos locais inflamações;
- Alterações nas unhas.
Os sintomas dessa doença, também chamada de artrite psoriásica, são similares aos da artrite reumatoide, porém afetando somente um lado do corpo. Versões brandas da doença afetam somente uma ou poucas articulações. Mas as formas mais graves envolvem diversas articulações, além dos sintomas cutâneos.
Artrite enteropática
Esse tipo de espondiloartrite ocorre em conjunto com algum tipo de inflamação intestinal, geralmente Doença de Crohn ou colite ulcerativa. Portadores da doença podem desenvolver articulações periféricas inflamadas, como braços e pernas. Todavia, em alguns casos, a coluna também desenvolve sintomas.
Em geral, os sintomas da inflamação coincidem com a gravidade do problema intestinal. Dessa forma, quem possui quadros mais complexos de Doença de Crohn ou colite acaba desenvolvendo inflamações graves nas articulações.
É comum que os sintomas de artrite ocorram antes do problema intestinal.
Causas da doença reumatológica
O histórico familiar da doença reumatológica é a maior causa identificada para a espondiloartrite. Especialistas já relacionaram cerca de 30 genes à doença, mas isso não significa que todos os portadores dessa característica genética cheguem a desenvolvê-la.
Os genes identificados são responsáveis por respostas autoimunes. Consequentemente, isso pode fazer com que o corpo desenvolva uma resposta exagerada a infecções, como ocorre quando bactérias causam infecção urinária.
Gênero também é considerado como um fator de risco. Homens têm maior tendência ao surgimento da doença, algo bastante diferente da artrite reumatoide que é mais comum em mulheres.
Diagnóstico com reumatologistas
O diagnóstico começa quando reumatologistas realizam uma avaliação física completa no paciente. O histórico médico também auxilia no diagnóstico, já que permite identificar problemas anteriores, como Doença de Crohn e infecções urinárias, que possam estar relacionadas à condição.
Alguns exames de imagem são auxiliares no diagnóstico, como raio-X e ressonância magnética. Eles permitem uma visão mais completa das articulações para identificar sinais da inflamação dos tendões.
Também é possível realizar um exame de sangue para encontrar genes relacionados à doença. No entanto, esse tipo de análise não é o suficiente para um diagnóstico completo, só confirma os sinais já encontrados durante a avaliação física.
Como ocorre o tratamento da espondiloartrite
A doença é crônica e sem cura permanente. Dessa forma, o que reumatologistas podem fazer é controlar os sintomas de inflamação e evitar maiores danos articulares. O tratamento é dividido em três fases: medicamentos, atividades físicas e cirurgia.
Tratamento medicamentoso
A dor e inflamação que o paciente apresenta no início do tratamento são extremamente limitantes, impedindo inclusive a realização de atividades laborais. Por isso, o primeiro objetivo é controlá-las através de medicamentos analgésicos e anti-inflamatórios. A primeira abordagem é não-esteróide, com remédios, como Ibuprofeno.
Caso a inflamação seja focada em algumas articulações, é possível realizar uma infiltração com corticoides. Pois isso promove alívio rápido da dor nas articulações e inchaço. Drogas antirreumáticas também são recomendadas para evitar que o quadro se agrave e gere danos permanentes.

Atividades físicas e estilo de vida
Após conseguir o alívio da dor, o paciente precisa adaptar seu estilo de vida para conviver com a condição. As atividades físicas são especialmente importantes, já que permitem manter um peso saudável e evitar a sobrecarga articular.
O programa de exercícios precisa ser criado por um profissional capacitado da educação física. Todavia, em alguns casos, o reumatologista pode recomendar iniciar os movimentos com um fisioterapeuta até que as articulações estejam mais recuperadas.
Benefícios das atividades físicas para quem tem espondiloartrite
Há estudos científicos que comprovam os benefícios das atividades físicas para quem sofre de espondiloartrite. Elas ajudam a evitar complicações da doença e melhoram a qualidade de vida do paciente como um todo.
De maneira geral, as vantagens são as seguintes:
- Redução da inflamação com a eliminação de parte das substâncias inflamatórias presentes no corpo. O que por sua vez pode evitar o surgimento de problemas crônicos da enfermidade, como deformidades. Dessa forma, quando a doença não é controlada, a inflamação faz com que haja perda muscular, o que causa atrofia e restringe os movimentos articulares;
- Redução da rigidez muscular;
- Diminuição da fadiga;
- Aumento da flexibilidade;
- Melhora do condicionamento físico;
- Melhora da postura e bem-estar;
- Aumento da mobilidade da coluna;
- Maior facilidade em realizar as tarefas diárias com o passar do tempo;
- Redução do peso e da gordura corporal, o que ajuda a forçar menos grandes articulações como a do quadril.
Apesar dos benefícios comprovados, muitos pacientes com doenças reumatológicas desse tipo, infelizmente, não praticam exercícios físicos com regularidade.
Modalidades de exercícios para quem tem espondiloartrite
Os exercícios recomendados para quem tem espondiloartrite abrangem várias modalidades, como:
- Flexibilidade: essas atividades têm o objetivo de tornar os músculos mais flexíveis e permitem que a pessoa execute movimentos com maior amplitude durante suas tarefas diárias, além de reduzir a rigidez e a dor nas articulações. Também são importantes para melhorar a agilidade;
- Fortalecimento: como o nome sugere, esses exercícios trabalham a musculatura de forma mais concentrada para que ela fique mais forte;
- Exercícios aeróbicos: são aqueles que causam um aumento da respiração e do ritmo cardíaco. Além de melhorar o condicionamento físico geral, eles ajudam a fortalecer o coração e aumentar a capacidade pulmonar.
O primeiro passo para que os pacientes com espondiloartrite comecem a se exercitar é receber a devida orientação, já que a doença pode ser um fator limitante para determinadas atividades. Então, o profissional deve avaliar o paciente e propor uma bateria de exercícios individualmente, respeitando suas condições físicas e também as preferências da pessoa.
Além dessa orientação inicial, é preciso que haja um monitoramento regular, com uma visita ao especialista pelo menos 1 vez ao ano para verificar a possibilidade de atualizar os exercícios;
Por fim, é preciso que a doença seja monitorada de forma contínua para identificar qualquer alteração no quadro.
Exemplos de exercícios de flexibilidade
Esses exercícios são os famosos alongamentos e há diversos tipos:
- Alongamento dos extensores cervicais: sente-se e entrelace as mãos atrás da cabeça, então puxe-a lentamente para frente até sentir os músculos atrás do pescoço alongando-se. E tente segurar por 30 segundos, mas fazendo uma série de 3 repetições;
- Alongamento para o tríceps: fique de pé com os pés um pouco afastados e os joelhos levemente dobrados. Leve a mão esquerda para trás do pescoço e use a direita para puxar o cotovelo por 30 segundos. Repita a operação do lado oposto e faça 3 séries com cada braço;
- Alongamento peitoral para quem sofre de espondiloartrite: de pé, apoie a mão com o braço esticado na horizontal em uma superfície firme. Gire o corpo lentamente na direção contrária para sentir o peitoral alongar. Repita a operação do outro lado e faça 3 séries de 30 segundos;
- Alongamento dos flexores do punho: estique o braço horizontalmente na frente, do corpo de forma que a palma da mão fique apontando para frente. E use a outra mão para puxar a mão aberta para trás. Segure por 30 segundos e repita três vezes de cada lado;
- Alongamento dos adutores: deixe as pernas bem separadas e dobre um dos joelhos, enquanto deixa a outra perna esticada;
- Quadríceps: dobre a perna direita para trás e use a mão direita para segurar a ponta do pé. E também repita a operação do outro lado, mas não esqueça de apoiar-se em uma parede para não correr o risco de cair.
Esses são apenas alguns exemplos, mas é importante que você alongue o corpo inteiro.
Exercícios de fortalecimento para quem sofre de espondiloartrite
Esses são os famosos exercícios realizados em academias. Mas, tratando-se de um paciente com espondiloartrite, é importante que os exercícios sempre sejam orientados por um profissional.
Eles podem ser feitos usando-se halteres ou com o peso do próprio corpo. Veja alguns exemplos:
- Crucifixo: o paciente deita-se com os braços esticados para cima de forma que fiquem juntos, depois os afasta até que cheguem na altura do ombro. Esse movimento pode ser repetido dez vezes:
- Crucifixo inverso: é um movimento parecido com o anterior, mas a pessoa deve ficar deitada de barriga, sobre uma bola de fisioterapia ou outro local apropriado;
- Agachamentos: afaste um pouco os pés para ganhar estabilidade e se abaixe mantendo a coluna reta. Também possível apoiar as costas em uma bola de fisioterapia para ajudar no movimento.
Exercícios aeróbicos
Os exercícios aeróbicos exigem uma movimentação mais intensa. Alguns exemplos são a dança e a caminhada. Mas lembre-se de sempre seguir as orientações do seu médico e jamais iniciar qualquer tipo de exercício por conta própria.

Pilates
Pilates é uma modalidade de atividade física que reúne vários dos exercícios que citamos acima. Além disso, ao se matricular em uma academia que oferece essa possibilidade, você terá acompanhamento profissional durante todo o processo. Esses exercícios são ótimos para aumentar o equilíbrio e a flexibilidade.
Cuidados com a alimentação para quem sofre de espondiloartrite
Não existe uma dieta específica para espondiloartrite. Contudo, é importante manter uma alimentação balanceada para perder peso ou pelo menos evitar o ganho, já que os quilos a mais geram pressão nas articulações e pioram o problema.
Então, alguns alimentos e ingredientes devem ter o consumo limitado, como:
- Açúcar;
- Álcool;
- Aspartame;
- Frituras;
- Glutamato de sódio;
- Carboidratos refinados;
- Gorduras saturadas e trans.
Além disso, para diminuir a inflamação, é interessante que você inclua em sua dieta os seguintes alimentos:
- Frutas e legumes de diversos tipos, sempre prezando por montar uma refeição colorida;
- Proteína magra;
- Peixe gordo;
- Fibras;
- Grãos integrais.
Outra recomendação é consumir cálcio em quantidades adequadas, já que a doença pode levar à perda óssea e à osteoporose. A Sociedade Nacional de Espondilite Anquilosante recomenda o consumo de pelo menos 700 miligramas de cálcio por dia.
A forma mais simples de obter essa quantidade é inserindo produtos lácteos em sua dieta. Mas pacientes que são alérgicos à lactose podem obter essa substância com os seguintes alimentos:
- Leguminosas;
- Figos secos;
- Vegetais com as folhas verdes;
- Suco de laranja fortificado.

Cirurgia
Com o tempo a inflamação começa a corroer a cartilagem que recobre articulações, como o quadril. Isso deixa o osso mais exposto ao impacto e também gera seu desgaste. O resultado é ainda mais dor e inflamação, que pode exigir cirurgia para correção definitiva da espondiloartrite.
Grupo de risco para desenvolver espondiloartrite
O surgimento da espondiloartrite ainda não é completamente compreendido pela ciência. O que se sabe é que a doença é multifatorial e deve envolver uma combinação de fatores genéticos, ambientais e até lesões anteriores e infecções virais.
Algumas pessoas certamente possuem maior risco de desenvolver uma doença reumatológica que outras. É importante entender como esses fatores de risco funcionam para procurar a ajuda de uma médico especializado assim que surgir suspeita de uma inflamação. Confira alguns fatores de risco:
- Obesidade;
- Tabagismo;
- Presença de doenças autoimunes, como lúpus eritematoso sistêmico;
- Histórico familiar de algum tipo da doença.
Quem possui membros próximos da família, como irmãos e pais, com algum tipo da doença tem maiores probabilidades de desenvolvê-la. Isso não significa que o surgimento da inflamação seja uma certeza, já que existem outros fatores que influenciam no surgimento da inflamação.
Complicações da espondiloartrite
As condições consideradas como espondiloartrite costumam afetar articulações variadas. No entanto, é possível que a doença se complique e chegue a afetar outros órgãos e tecidos em uma forma mais grave de inflamação.
Confira abaixo quais são as possíveis complicações relacionadas à doença e que outras regiões do corpo ela pode afetar.
Inflamação dos olhos
Também chamada de uveíte, essa inflamação ocorre na região colorida do olho, a íris. O sintoma é comum e ocorre em 1 a cada 7 pacientes que possuem o diagnóstico da doença. Alguns dos sintomas que devem despertar o alerta são:
- Inchaço;
- Vermelhidão;
- Visão turva;
- Dor;
- Sensibilidade à luz.
Alguns pacientes confundem o problema com uma conjuntivite e deixam de procurar ajuda. Um grande erro, já que a inflamação do tecido ocular pode gerar danos irreversíveis. Após o diagnóstico com um reumatologista, é possível controlar os sintomas.
A inflamação dos olhos é mais comum em quem possui um diagnóstico de artrite reumatoide e alguns tipos de espondiloartrites. Por isso, ao surgirem os sintomas, o paciente deve dirigir-se à emergência hospitalar para realizar o tratamento imediatamente.
Inflamação do coração, pulmão e sistema nervoso central
As complicações relacionadas a órgãos vitais são mais raras e afetam cerca de 1 entre cada 100 pacientes. Algumas das regiões que podem ser afetadas são:
- Válvulas do coração;
- Nervos ou medula óssea;
- Pulmão;
- Rins.
No caso específico do pulmão é muito raro que uma inflamação o atinja diretamente. Pois o que é mais comum é uma fibrose em sua parte superior ou comprometimento por causa da falta de mobilidade da caixa torácica nas espondilites.
As inflamações nesses órgãos causam sintomas mais genéricos. O paciente pode sentir-se cansado, perder peso, ficar sem apetite ou ter dificuldades respiratórias. Mas quando surgem sintomas do tipo, após um diagnóstico de espondiloartrite, é importante procurar um reumatologista perto de você rapidamente.
Também é possível desenvolver problemas estomacais ou intestinais durante o tratamento de uma doença inflamatória crônica. Isso nem sempre ocorre por causa do problema em si, mas sim como efeito colateral de alguns medicamentos.
Mitos e verdades sobre a espondiloartrite axial
Dentre as várias doenças tratadas pelos reumatologistas, a espondiloartrite axial é uma das mais conhecidas. Para aprofundar o assunto, separamos alguns mitos e verdades interessantes:
É uma doença rara
Mito. Infelizmente a doença é bastante comum e pode atingir até 1,4% da população. Em termos gerais, ela é o tipo mais comum entre doenças reumatológicas dentro de um grupo chamado de espondiloartropatias. Sua ocorrência é maior do que esclerose múltipla, fibrose cística e doença de Lou Gehrig.
É uma doença que atinge ambos os sexos
Verdade. A doença atinge homens e mulheres, entretanto é mais comum em homens jovens, que também apresentam os quadros mais graves da enfermidade. Além disso, nas mulheres o diagnóstico é mais difícil, pois os sintomas são diferentes. Por exemplo, os sinais podem se iniciar no pescoço ao invés da parte inferior das costas, como normalmente acontece.
A espondiloartrite axial afeta somente as costas
Mito. Apesar das costas serem a principal região atingida, a espondiloartrite axial também pode se desenvolver em outras partes do corpo, como pele, rins, sistema digestivo, costelas e até na válvula aórtica do coração.
A atividade física é fundamental no tratamento
Verdade. A prática de atividades físicas recomendadas por especialistas reduz o estresse emocional e a fadiga oriunda da doença. Um estudo publicado nos Anais de Doenças Reumáticas demonstrou que os pacientes que seguiram uma rotina de exercícios e fisioterapia apresentaram ótimos resultados em seus tratamentos. Os exercícios recomendados são de força muscular, alongamentos e para a respiração.
Não é indicado tomar medicamentos anti-inflamatórios não esteroides ou AINEs
Mito. Esses medicamentos são os mais utilizados para obter um efeito analgésico. Muitos pacientes acreditam que precisam evitá-los devido a efeitos colaterais. Entretanto, quando a medicação é tomada de acordo com as orientações médicas os efeitos indesejados são minimizados.
A doença sempre provoca a calcificação total da coluna
Mito. A calcificação, também chamada de coluna de bambu, só acontece nos estágios mais avançados da espondiloartrite axial. Então, muitas pessoas nunca irão sofrer com esse tipo de complicação. Para se prevenir é muito importante seguir à risca as indicações de tratamentos prescritas pelo seu médico.
A doença é sempre diagnosticada com base na dor nas costas

Mito. Embora a dor nas costas seja um sintoma comum, nem sempre ele pode ser usado para fins de diagnóstico. Pois esse tipo de incômodo atinge diversas pessoas em muitos momentos e geralmente não é associado a problemas mais graves.
Isso faz com que alguns pacientes não procurem ajuda para combater a dor nas costas, então a doença só é diagnosticada quando outros sintomas surgem e fazem com que a pessoa busque pelo atendimento médico.
Mitos e verdades sobre a espondilite anquilosante
Como mencionamos, a espondilite anquilosante é um dos tipos mais comuns da doença. Ela pode atingir diversas áreas do corpo e causar muitos sintomas e complicações. Pensando nisso, aqui também estão alguns mitos e verdades interessantes sobre a condição:
É muito importante ter um diagnóstico precoce
Verdade. Assim como em outras doenças, o diagnóstico precoce é fundamental. Pacientes diagnosticados nos primeiros dois anos têm mais chances de reagir bem ao tratamento e alcançar a remissão dos sintomas.
Isso foi comprovado por um estudo publicado na revista Clinical Rheumatology, em que os pesquisadores analisaram 105 pessoas com espondiloartrite. Aqueles que iniciaram o tratamento de forma tardia tiveram mais complicações, como sintomas mais graves, problemas de mobilidade na coluna e menor resposta aos medicamentos.
As pessoas com essa doença terão deformidades
Mito. A deformidade pode ocorrer, mas essa possibilidade é reduzida quando o tratamento é seguido à risca e o paciente adota um estilo de vida mais saudável, incluindo exercícios e alongamentos em sua rotina.
O reumatologista é o especialista indicado para tratar a doença

Verdade. Os reumatologistas são os profissionais preparados para tratar enfermidades relacionadas ao sistema musculoesquelético.
A espondilite anquilosante tem cura
Mito. Esse tipo de espondiloartrite não tem cura. Os tratamentos atuais ajudam a minimizar os sintomas e reduzir as crises. Mas mesmo que a pessoa fique livre de sintomas por algum tempo, isso não significa que eles não possam voltar em algum momento. Entretanto, ao seguir todas as recomendações médicas é possível viver com qualidade.
A doença só acomete os idosos
Mito. A espondilite anquilosante é mais comum em homens dos 17 aos 45 anos e suas causas não foram totalmente esclarecidas. Acredita-se que fatores genéticos são contribuintes, assim como infecções no sistema digestivo e casos da doença na família.
Fusão espinhal em decorrência da doença não pode ser revertida
Verdade. Quando os ligamentos atingidos se tornam ósseos e se fundem na coluna vertebral não é possível reverter o quadro. Por isso o melhor caminho é a prevenção com uso de medicamentos que evitam esse tipo de complicação.
A fusão ocorre quando surge uma inflamação na área em que o ligamento se junta ao osso. Então, quando o organismo se cura pode haver a formação de um osso extra.
Quem sofre desse tipo de espondiloartrite terá que fazer cirurgia
Mito. A cirurgia nos casos de espondiloartrite são consideradas somente em casos raros, quando há uma complicação que não pode ser controlada com medicamentos, exercícios e fisioterapia. Entretanto, não há uma regra geral, já que cada paciente é avaliado de forma individual.
O tratamento para espondilite anquilosante é similar ao de outras doenças inflamatórias
Verdade. Vários medicamentos usados para essa doença são comuns no tratamento de outras enfermidades. É possível citar, por exemplo, os anti-inflamatórios, as injeções de corticosteróides e as drogas modificadoras da doença anti-reumática (DMARDs).
Exercícios físicos podem piorar o quadro
Mito. Por estarem sentindo dor e em alguns casos terem limitações de movimentos, muitas pessoas pensam que a prática regular de exercícios pode piorar o quadro. Mas a verdade é que eles são totalmente benéficos, contribuindo para aumentar a flexibilidade, reduzir a dor e melhorar a postura.
Segundo alguns estudos a prática regular de exercícios para pacientes que sofrem de espondiloartrite reduz a depressão e melhora a qualidade de vida em comparação com aqueles que não fazem exercícios físicos.

Como saber se tenho fibromialgia ou espondiloartrite?
Em alguns casos, o paciente pode se deparar com certa confusão entre fibromialgia e espondiloartrite, sendo o principal motivo disso a similaridade dos sintomas. Então, para um diagnóstico preciso, é importante recorrer a um profissional qualificado que realize todos os exames necessários, tanto físicos quanto laboratoriais e de imagem.
No entanto, apesar de haver semelhanças em alguns pontos, essas duas enfermidades são muito distintas. A fibromialgia, como sabemos, provoca dores crônicas em várias partes do corpo, com alguns pontos mais acentuados do que outros; contudo, não há indícios de inflamações ou lesões.
Já a segunda doença frequentemente apresenta indícios de inflamação, que podem atingir, por exemplo, a articulação do encontro da coluna vertebral e da bacia.
Outro fato importante é que ambas as doenças podem coexistir em um mesmo paciente, o que exige ainda mais atenção dos reumatologistas no momento de realizar o diagnóstico e propor o melhor tratamento, já que a abordagem para cada caso é singular, assim como o prognóstico.
Em suma, para evitar confusões, evite o autodiagnóstico e a automedicação, pois somente um profissional será capaz de diferenciar claramente as doenças, bem como propor o tratamento adequado.
Similaridades clínicas entre as doenças
A confusão entre essas duas enfermidades geralmente ocorre devido a três fatores:
- Há dor difusa perto das articulações em ambos os casos;
- É muito comum que os pacientes sofram com dor na coluna vertebral nas duas enfermidades;
- Alguns pacientes com fibromialgia também podem apresentar lesões nos tecidos moles, conhecidas como entesites mecânicas.
Fatores que fortalecem o diagnóstico de fibromialgia
Durante o processo de diagnóstico, há alguns pontos que ajudam o médico a confirmar que o paciente sofre de fibromialgia. São eles:
- O paciente nunca se queixa apenas de dor, mas sim de um grupo de sintomas relacionados, incluindo fadiga, insônia e problemas de memória;
- É comum haver muita dor em áreas acima dos joelhos;
- Questões emocionais podem fazer com que os sintomas piorem;
- A dor nas costas geralmente apresenta-se com mais intensidade ao redor da coluna, e não na coluna em si;
- Não há melhora significativa da dor caso o paciente esteja recebendo tratamento para outra doença;
- Se o paciente com fibromialgia apresentar entesites mecânicas, o reumatologista pode perceber que elas não são tão inflamatórias por meio de exames de imagem como a ressonância nuclear magnética e o ultrassom com doppler.
Fatores que fortalecem o diagnóstico de espondiloartrite
Já para diagnosticar corretamente a espondiloartrite, o médico pode se atentar aos seguintes pontos:
- Dores fortes costumam surgir nas regiões abaixo dos joelhos, como tendão de Aquiles, tornozelo e pés;
- A dor nas costas concentra-se na região da coluna, com o paciente queixando-se de dor diante de um simples toque na área de uma vértebra;
- Em alguns casos, exames de sangue para inflamação, como VHS e PCR, mostram-se aumentados;
- A dor na lombar é acompanhada de um processo inflamatório;
- Se o paciente se queixa de dor nos glúteos ou na lombar baixa, o especialista pode solicitar uma ressonância nuclear magnética das articulações sacroilíacas, em que é possível encontrar alterações que fortalecem o diagnóstico.

Como é a qualidade de vida do paciente com espondilite anquilosante?
Quando o paciente com espondilite anquilosante é submetido ao tratamento correto, sua qualidade de vida melhora consideravelmente. Isso porque os medicamentos utilizados são capazes de reduzir a dor nas articulações e outros sintomas, fazendo com que a pessoa recupere a energia e o interesse nas atividades do dia a dia.
Cada paciente pode responder de forma diferente ao tratamento, mas é esperado que a pessoa seja capaz de trabalhar, estudar e levar uma vida social comum, participando de eventos, saindo com os amigos e muito mais.
Apesar de não haver cura para as doenças desse grupo, os sintomas podem entrar em uma fase de remissão, e o paciente passa a sofrer com crises menos frequentes da enfermidade. No entanto, mesmo que não haja dor nas juntas e outros incômodos, é fundamental continuar com o tratamento e realizar as consultas médicas dentro do prazo previsto.
Além disso, quem sofre de espondilite anquilosante costuma se queixar de dificuldades para dormir, já que os sintomas na coluna vertebral pioram durante o repouso. Para minimizar a situação, é essencial seguir algumas dicas, como:
- Verificar se o colchão onde se dorme está em bom estado de conservação;
- Criar uma rotina, com horários específicos para ir para a cama e para se levantar;
- Realizar alongamentos antes de dormir e ao acordar;
- Adotar a prática de atividades físicas, conforme orientação médica;
- Evitar o consumo de substâncias que podem prejudicar o sono, sobretudo próximo à hora de dormir, como cafeína e álcool.
Quais os direitos de quem vive com espondiloartrite?
A espondilite anquilosante, que é um tipo de espondiloartrite, traz diversos desafios para o cotidiano do paciente. Então, em determinadas situações, é possível que ele não consiga levar uma vida normal e realizar todas as suas atividades corriqueiras.
Para minimizar esses desafios e fazer com que o paciente viva com mais tranquilidade e conforto, há alguns benefícios que são concedidos por lei:
- Isenção de imposto de renda para pessoas com a doença que sejam reformadas da carreira militar, aposentadas ou pensionistas;
- Possibilidade de que o paciente se aposente pelo INSS. O benefício é concedido quando a doença se encontra em estágios avançados, havendo comprometimento severo das articulações, o que impede que a pessoa exerça atividades laborais. Nessa situação, o pedido de aposentadoria por invalidez é encaminhado ao INSS, seguido pela realização de perícia, na qual o médico responsável realizará uma consulta para definir se o benefício será ou não concedido.
Caso o pedido de aposentadoria seja negado ao paciente com espondiloartrite e ele realmente não tenha condições de exercer suas atividades, um novo pedido poderá ser feito.