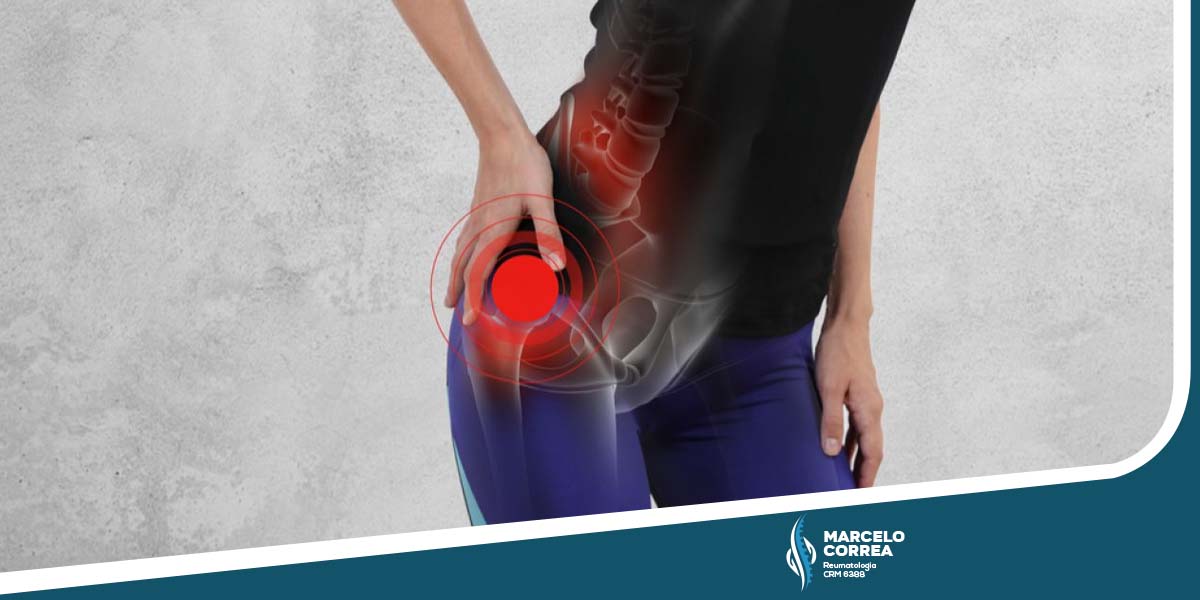
Na polimialgia reumática o corpo parece “enferrujado” logo depois de acordar. Esse sintoma de rigidez é um dos mais comuns em pacientes diagnosticados com a doença. Apesar do nome ser um pouco desconhecido, essa condição é razoavelmente comum após os 50 anos.
Quer entender mais sobre seus sintomas, causas e tratamento? Confira nosso guia completo sobre a polimialgia abaixo.
O que é polimialgia reumática?
A polimialgia reumática é uma doença inflamatória pertencente ao grupo das artrites. Portanto, ela é considerada como uma condição crônica e não possui cura, mas sim um tratamento, sobre o qual falaremos mais à frente.
O problema surge quando existe uma inflamação nas membranas protetoras de articulações profundas, como algumas localizadas nos ombros e punhos. A doença ocorre majoritariamente no público acima dos 50 anos, sendo extremamente rara em pessoas mais novas.
Além disso, o desenvolvimento dos sintomas é bastante rápido. A dor aguda pode surgir subitamente à noite ou ao longo do dia. Muitas vezes, o paciente demora a entender que possui uma doença reumática por causa da velocidade do surgimento dos sintomas, diferente do que ocorre doenças, como artrose no joelho, por exemplo.
Principais causas da polimialgia reumática
A causa direta da polimialgia reumática é desconhecida. Atualmente, especialistas da área entendem que ela não é o resultado de efeitos colaterais de medicamentos ou procedimentos. No entanto, existem suspeitas que ela possa estar relacionada a infecções.
Pacientes com o problema também não apresentam alterações musculares ou qualquer problema que não seja articular. Alguns médicos também imaginam que a dor em certas articulações seja um reflexo, já que em geral só encontra-se inflamação no ombro e quadril. Portanto, seria possível ocorrer dor em articulações próximas sem inflamar.
Por último, podemos citar os principais fatores de risco relacionados ao seu surgimento: idade e sexo. Pessoas acima de 50, especialmente na faixa etária acima de 70 anos, e mulheres são muito mais suscetíveis à doença.

Sintomas da polimialgia reumática
O principal sintoma da polimialgia reumática é a dor intensa nos ombros e no quadril que prejudica sua mobilidade. É comum que pacientes diagnosticados com o problema não consigam elevar os braços acima da cabeça, por exemplo. Os sintomas são muito mais intensos logo após acordar e durante a noite e melhoram ao longo do dia, conforme a pessoa se movimenta.
Longos períodos de inatividade, como uma viagem de carro, avião ou um dia no escritório, também aumentam a intensidade dos sintomas. A dor pode irradiar para articulações e membros próximos, como:
-
- Pescoço;
-
- Braços;
-
- Coxas;
-
- Nádegas.
Indivíduos com polimialgia apresentam também alguns sintomas mais gerais, como febre, mal estar, cansaço e sensação de fraqueza. É importante lembrar que, apesar de sentir sintomas similares a quadros de fraqueza muscular, essas pessoas não possuem qualquer tipo de alteração nos músculos.
Polimialgia causa dor nas costas?
Em alguns casos o paciente pode sentir dor nas costas especialmente nas regiões da coluna mais próximas do quadril e ombros. Mas a doença não causa inflamação diretamente nas vértebras, somente dor referida.
A rigidez também não ocorre nessa região, mas pacientes podem sentir fraqueza muscular e dificuldades para se mover. Os sintomas na coluna vertebral são bem mais incomuns em quadros de polimialgia, mas podem ocorrer.
Qual é a diferença entre fibromialgia e polimialgia reumática?
Por mais que a polimialgia reumática e a fibromialgia compartilhem sintomas de dor muscular, elas são condições distintas, com particularidades fundamentais.
Isso porque a polimialgia é uma doença inflamatória que causa dor e rigidez, principalmente nos ombros, pescoço e quadris, com início súbito, acompanhado de sinais inflamatórios, como febre reumática e fadiga. Ela responde rapidamente a corticosteroides, que controlam a inflamação.
Em contraste, a fibromialgia é uma síndrome crônica caracterizada por dor generalizada em todo o corpo, acompanhada de fadiga, distúrbios do sono e problemas cognitivos.
Ao contrário da polimialgia, a fibromialgia não está associada à inflamação e seus sintomas tendem a ser mais difusos e persistentes. Por isso, o tratamento envolve uma abordagem multidisciplinar, incluindo medicamentos, terapia e exercícios. Infelizmente, ele não apresenta a mesma resposta rápida e a fibromialgia não tem cura.
Em termos de diagnóstico, a polimialgia reumática é identificada por marcadores inflamatórios elevados, enquanto a fibromialgia é diagnosticada com base em critérios clínicos e pela exclusão de outras condições.
Critérios de diagnóstico da polimialgia reumática
Os critérios de diagnóstico da polimialgia reumática incluem uma combinação de sintomas clínicos, sinais físicos e, em alguns casos, exames laboratoriais. Embora não exista um teste único que confirme a condição, os seguintes critérios são utilizados pelos médicos para o diagnóstico:
-
Idade: por ser comum em pessoas com mais de 50 anos;
-
Dor e rigidez muscular dos ombros, pescoço, parte superior dos braços, quadris, superior das pernas e inferior das costas (na ausência de dor na região lombar crônica);
-
Duração dos sintomas: que devem persistir por pelo menos duas semanas e não devem ser explicados por outra doença;
-
Simetria das manifestações: a dor e a rigidez tendem a ser simétricas, afetando ambos os lados do corpo.
Também são realizados exames laboratoriais, como a velocidade de Hemossedimentação (VHS), um teste que mede a inflamação no corpo, e a proteína C-reativa (PCR), outro marcador inflamatório que pode estar elevado em casos de PMR.
Qual exame detecta a polimialgia reumática?
Apolimialgia reumática é de difícil diagnóstico inicial, principalmente quando o paciente não procura um reumatologista imediatamente. É comum procurar um ortopedista imaginando tratar-se de algum tipo de lesão e até mesmo receber diagnóstico incorreto de fibromialgia.
A suspeita de inflamação surge quando o paciente realiza exames de sangue que geralmente aparecem com indicativos bastante alterados, como índices da proteína C reativa. Mesmo assim, esses testes não determinam com clareza a presença da doença e precisam de complementos. Isso inclui exames físicos e de imagem.
Em caso de suspeitas fortes de polimialgia, o médico dá início a doses mais altas de corticosteroides. Se o resultado for positivo, o diagnóstico está confirmado. Caso o medicamento não tenha efeito, é provável que exista outra patologia causando dores.
Qual é a diferença entre fibromialgia e polimialgia reumática?
Por mais que a polimialgia reumática e a fibromialgia compartilhem sintomas de dor muscular, elas são condições distintas, com particularidades fundamentais.
Isso porque a polimialgia é uma doença inflamatória que causa dor e rigidez, principalmente nos ombros, pescoço e quadris, com início súbito, acompanhado de sinais inflamatórios, como febre reumática e fadiga. Ela responde rapidamente a corticosteroides, que controlam a inflamação.
Em contraste, a fibromialgia é uma síndrome crônica caracterizada por dor generalizada em todo o corpo, acompanhada de fadiga, distúrbios do sono e problemas cognitivos.
Ao contrário da polimialgia, a fibromialgia não está associada à inflamação e seus sintomas tendem a ser mais difusos e persistentes. Por isso, o tratamento envolve uma abordagem multidisciplinar, incluindo medicamentos, terapia e exercícios. Infelizmente, ele não apresenta a mesma resposta rápida e a fibromialgia não tem cura.
Em termos de diagnóstico, a polimialgia reumática é identificada por marcadores inflamatórios elevados, enquanto a fibromialgia é diagnosticada com base em critérios clínicos e pela exclusão de outras condições.

Outras doenças reumatológicas similares
O quadro mais confundido com polimialgia é o de fibromialgia. A condição é uma doença reumatológica inespecífica que não causa inflamação ou está relacionada a qualquer tipo de infecção e lesões. Quem possui fibromialgia apresenta dores em todo o corpo sem um motivo aparente, além de fadiga, distúrbios do sono, depressão e ansiedade.
Quando o especialista tem dificuldade para identificar a inflamação presente em pacientes com polimialgia, os múltiplos sintomas podem confundir o diagnóstico. No entanto, os medicamentos usados para o tratamento frequentemente não apresentam resultados.
Também é possível que pessoas com polimialgia apresentem uma doença reumatológica em conjunto: a arterite de células gigantes, uma doença que pode causar cegueira e outras complicações.
Possíveis complicações da polimialgia reumática
As principais complicações da polimialgia reumática, quando não tratada, estão relacionadas às limitações impostas pela rigidez e pela dor. Conforme a inflamação progride, torna-se cada vez mais difícil realizar tarefas simples, como sair da cama, pentear os cabelos e até se vestir.
Dessa forma, é comum que pessoas tornem-se mais reclusas e sofram drasticamente com perda de atividade social. A diminuição drástica da atividade física e qualidade do sono também causa danos gerais à saúde, que prejudica especialmente idosos.
Considerando que esse público já está mais sujeito a problemas mentais, como ansiedade e depressão, é importante iniciar o tratamento rapidamente para evitar uma progressão da doença.
Tratamento da polimialgia reumática com reumatologistas
Inicialmente, o reumatologista procura aliviar os sintomas de dor e rigidez da polimialgia reumática para que o paciente consiga retomar suas atividades diárias. Os medicamentos corticosteróides são os mais utilizados e que apresentam melhores resultados na diminuição da inflamação e da dor.
Conforme a dor diminui, também devem diminuir as doses de medicamentos, até se encontrar um nível mínimo para garantir o bem-estar do paciente. O tratamento medicamentoso costuma durar de 18 meses a 2 anos para evitar a reincidência dos sintomas.
Ao mesmo tempo, o médico precisará gerir os efeitos colaterais do medicamento e incluir remédios que permitam a redução segura do corticosteróide.
Remédios corticosteróides possuem diversos efeitos colaterais, mesmo em doses baixas. Entre eles, estão:
-
- Perda de densidade óssea;
-
- Alterações do sono;
-
- Ganho de peso;
-
- Aumento de níveis de açúcar de sangue;
-
- Catarata;
-
- Maior sensibilidade na pele e probabilidade de lesões.
Por isso, o paciente precisa conviver com a condição ao mesmo tempo que gere seus efeitos. Será necessário realizar exames de rotina de densidade óssea, glicose no sangue, entre outros, para medir seu estado geral de saúde. O médico talvez oriente a cessar temporariamente algumas atividades cotidianas, esportes e atividades físicas, pelo menos até que a doença esteja controlada.

Exames para acompanhamento da polimialgia reumática
A polimialgia reumática é uma condição crônica, ou seja, não possui cura, mas pode ser controlada de maneira satisfatória. Muitos pacientes conseguem remissão completa da condição e podem levar uma vida normal sem grandes problemas. No entanto, é importante lembrar que precisa de acompanhamento médico, mesmo quando a condição está em remissão.
Os medicamentos, como anti-inflamatórios corticoides, possuem efeitos colaterais drásticos. Com o uso prolongado, o paciente pode sofrer com outras condições crônicas, como osteoporose e diabetes. Portanto, o médico responsável precisa solicitar alguns exames de rotina, para entender os efeitos do tratamento no corpo do indivíduo.
Em geral, o objetivo é saber como o organismo está reagindo aos medicamentos para manter ou trocá-los. O médico também pode solicitar exames de imagem, visando verificar o estado das articulações e regiões do corpo afetadas.
Exames de sangue
Realizar exames de sangue faz parte da rotina de quem recebe o diagnóstico de polimialgia. Ainda que não sejam suficientes para realizar o diagnóstico ou sequer avaliar o avanço da doença, eles permitem identificar sinais de inflamação.
Os exames também ajudam a investigar problemas renais e hepáticos que podem surgir por causa do uso constante de medicamentos.
Tratamento medicamentoso para polimialgia reumática
O principal tratamento da polimialgia reumática ocorre com o uso de diversos medicamentos. Inicialmente, é preciso controlar os sintomas para proporcionar mais qualidade de vida ao indivíduo.
Recuperar a mobilidade e a independência é essencial, já que a doença afeta regiões como quadris e ombros. Isso significa que, sem o tratamento adequado, as chances de sofrer com quedas e lesões aumentam bastante neste público.
1. Anti-inflamatórios corticoides
Os anti-inflamatórios corticoides são importantes durante o tratamento da polimialgia, em especial, nos primeiros meses. De forma simples, o seu funcionamento tem como objetivo bloquear os efeitos de alguns elementos químicos que causam a inflamação no corpo. Vale a pena lembrar: assim como qualquer outro medicamento ou tratamento que mencionamos aqui, os anti-inflamatórios não curam a condição.
A dose de anti-inflamatórios recomendada varia de acordo com o paciente. É usual que alguém precise tomá-los diversas vezes ao dia, em quantidades que diminuem no decorrer dos meses.
Em geral, os principais sintomas da polimialgia reduzem significativamente alguns dias depois do início da administração dos remédios. Contudo, o tratamento é extenso e deve continuar ao longo de meses, conforme a recomendação médica.
Um dos fármacos mais comuns para polimialgia reumática é a Prednisolona. Alguns reumatologistas recomendam o seu uso para pacientes com a condição por cerca de dois anos ou até mais. Tudo depende das reações do organismo e efeitos colaterais apresentados por causa do período prolongado de uso dos anti-inflamatórios.
Efeitos colaterais
Existem diversos efeitos colaterais relacionados ao uso de anti-inflamatórios corticoides. Eles podem gerar alterações de humor, como depressão, ansiedade, pensamentos suicidas e confusão mental. Outros relatos apontam até alucinações, sintomas que devem ser comunicados ao reumatologista, assim que for possível.
Os sintomas ainda incluem:
-
- Pressão arterial elevada;
-
- Mudanças de humor rápidas;
-
- Perda de densidade óssea (pode levar à osteoporose);
-
- Úlceras estomacais;
-
- Probabilidade maior de risco de infecções bacterianas;
-
- Aumento no apetite.
Em casos de efeitos colaterais severos, o reumatologista pode alterar o medicamento ou diminuir a dose.
É crucial que pacientes saibam que parar de tomar este tipo de medicamento sozinhos também é perigoso. No caso de efeitos colaterais, procure o seu médico para conseguir reduzir a dose da forma mais segura.
2. Remédios complementares para o controle da polimialgia reumática
Apesar dos anti-inflamatórios serem o centro do tratamento da polimialgia reumática, frequentemente, são necessários alguns remédios complementares. Os imunossupressores, por exemplo, cooperam para diminuir a resposta inflamatória do organismo em momentos de crise.
Os analgésicos também são indispensáveis para o controle da dor nas horas críticas. Mesmo remédios mais comuns, como paracetamol, dipirona e alguns anti-inflamatórios não esteroides, ajudam. No entanto, é primordial procurar o médico antes de começar o uso de qualquer medicamento.
Considerando que a doença é crônica e que o tratamento é longo, as possibilidades de uma interação medicamentosa são altas. Só o reumatologista pode prescrever novas drogas para o controle da dor ou a recuperação da mobilidade.
3. Fisioterapia e atividades físicas
Além de aliviar a dor, o paciente com polimialgia precisa começar a recuperar os seus movimentos do dia a dia. Em pessoas que ainda estão nos estágios iniciais da doença, a fisioterapia possui um papel preventivo. Como ainda não aconteceu perda severa da mobilidade, é possível utilizar a atividade para a sua manutenção.
Os procedimentos de fisioterapia também auxiliam no alívio da dor e na prevenção das crises. Algumas técnicas, como a aplicação de calor e gelo, são ótimas para os pacientes mais atingidos pela doença, que não conseguem se movimentar adequadamente.
Alguns fisioterapeutas aproveitam a sessão para aplicar as técnicas de relaxamento. Já que a ansiedade e estresse têm o poder de intensificar os sintomas, conseguir relaxar pode ser a diferença entre uma noite bem dormida e outra cheia de episódios dolorosos.
Quanto tempo leva para curar polimialgia reumática?
A polimialgia reumática é uma condição crônica que pode ser controlada, mas não tem uma cura definitiva. O tratamento com corticosteroides permite uma melhora significativa nos sintomas, num período de dias a semanas.
Muitas pessoas começam a sentir alívio da dor e da rigidez dentro de 24 a 48 horas após o início do tratamento. No entanto, o tempo total da medicação pode variar.
Em muitos casos, os cuidados podem ser necessários por meses ou até anos, dependendo da gravidade da doença e da resposta individual. Assim, é comum que os médicos ajustem a dosagem dos corticosteroides ao longo do tempo, reduzindo a quantidade à medida que as reações melhoram.
Perspectiva histórica da doença
A polimialgia reumática é uma condição reconhecida na medicina desde o início do século XX, embora suas manifestações tenham sido descritas em textos mais antigos.
Ainda que não seja identificada como uma condição separada, a dor muscular e a rigidez em populações mais velhas foram descritas por vários médicos, que, na época, atribuíram esses sinais a processos naturais de envelhecimento ou a outras doenças reumatológicas.
Durante a década de 1930, o termo “polimialgia reumática” começou a ser usado para descrever uma síndrome caracterizada por dor e rigidez nos ombros, pescoço e quadris.
Neste período, os médicos reconheceram que essa doença era diferente de outras doenças reumáticas, como a artrite reumatoide, o que possibilitou maior informação sobre a enfermidade e a solidificação do termo.
Nos anos de 1940 e 1950, avanços na compreensão da condição levaram a uma melhor definição dos critérios diagnósticos. Assim, a pesquisa médica focou em entender a etiologia e a fisiopatologia da PMR, embora a causa exata ainda não estivesse clara.
Foi somente nas décadas de 1960 e 1970 que o uso de corticosteroides se tornou o tratamento padrão para a polimialgia reumática. Ele demonstrou eficácia significativa na redução da dor e da inflamação, abordagem que revolucionou como a doença era gerenciada, melhorando a qualidade de vida dos pacientes.
No final do século XX até o século XXI a pesquisa continuou a explorar os fatores genéticos e ambientais associados à PMR, bem como a sua relação com outras condições autoimunes, como a arterite de células gigantes.
A compreensão da condição melhorou, levando a diagnósticos mais rápidos e cuidados mais eficazes.
Job 15185
ARTIGO 1 Aumentar em 1.000 palavras: https://marceloreumatologista.com.br/o-que-e-polimialgia-reumatica/
Marcelo Corrêa | POSTS JANEIRO – 2025
Job 15185A
- Início
- —
- Prazo
- 31/01/2025 18:00
- Publicar em
- 31/01/2025 18:00
- Responsável
- [E-clínica] Edgar
- Tempo Estimado
- 0:00
ARTIGO 1
Aumentar em 1.000 palavras: https://marceloreumatologista.com.br/o-que-e-polimialgia-reumatica/
Palavra-chave foco: polimialgia reumática
Qual é a diferença entre fibromialgia e polimialgia? (obrigatório)
Quanto tempo leva para curar polimialgia reumática? (obrigatório)
Perspectiva histórica da doença
Critérios de diagnóstico da polimialgia reumática
Prognóstico da doença
Influência sazonal nos casos de polimialgia reumática
IMAGEM: https://elements.envato.com/pt-br/senior-woman-with-shoulder-pain-UTBV5NF
https://elements.envato.com/pt-br/asian-lady-fall-down-the-stairs-and-pain-at-hip-an-S6MMTQS
REFERÊNCIA: https://www.youtube.com/watch?v=UpEBEcZS–4
https://ubibliorum.ubi.pt/bitstream/10400.6/12737/1/9017_19275.pdf
Polimialgia reumática. Entenda o que é essa doença que causa rigidez e dor.
Na polimialgia reumática o corpo parece “enferrujado” logo depois de acordar. Esse sintoma de rigidez é um dos mais comuns em pacientes diagnosticados com a doença. Apesar do nome ser um pouco desconhecido, essa condição é razoavelmente comum após os 50 anos.
Quer entender mais sobre seus sintomas, causas e tratamento? Confira nosso guia completo sobre a polimialgia abaixo.
O que é polimialgia reumática?
A polimialgia reumática é uma doença inflamatória pertencente ao grupo das artrites. Portanto, ela é considerada como uma condição crônica e não possui cura, mas sim um tratamento, sobre o qual falaremos mais à frente.
O problema surge quando existe uma inflamação nas membranas protetoras de articulações profundas, como algumas localizadas nos ombros e punhos. A doença ocorre majoritariamente no público acima dos 50 anos, sendo extremamente rara em pessoas mais novas.
Além disso, o desenvolvimento dos sintomas é bastante rápido. A dor aguda pode surgir subitamente à noite ou ao longo do dia. Muitas vezes, o paciente demora a entender que possui uma doença reumática por causa da velocidade do surgimento dos sintomas, diferente do que ocorre doenças, como artrose no joelho, por exemplo.
Principais causas da polimialgia reumática
A causa direta da polimialgia reumática é desconhecida. Atualmente, especialistas da área entendem que ela não é o resultado de efeitos colaterais de medicamentos ou procedimentos. No entanto, existem suspeitas que ela possa estar relacionada a infecções.
Pacientes com o problema também não apresentam alterações musculares ou qualquer problema que não seja articular. Alguns médicos também imaginam que a dor em certas articulações seja um reflexo, já que em geral só encontra-se inflamação no ombro e quadril. Portanto, seria possível ocorrer dor em articulações próximas sem inflamar.
Por último, podemos citar os principais fatores de risco relacionados ao seu surgimento: idade e sexo. Pessoas acima de 50, especialmente na faixa etária acima de 70 anos, e mulheres são muito mais suscetíveis à doença.
Sintomas da polimialgia reumática
O principal sintoma da polimialgia reumática é a dor intensa nos ombros e no quadril que prejudica sua mobilidade. É comum que pacientes diagnosticados com o problema não consigam elevar os braços acima da cabeça, por exemplo. Os sintomas são muito mais intensos logo após acordar e durante a noite e melhoram ao longo do dia, conforme a pessoa se movimenta.
Longos períodos de inatividade, como uma viagem de carro, avião ou um dia no escritório, também aumentam a intensidade dos sintomas. A dor pode irradiar para articulações e membros próximos, como:
- Pescoço;
- Braços;
- Coxas;
- Nádegas.
Indivíduos com polimialgia apresentam também alguns sintomas mais gerais, como febre, mal estar, cansaço e sensação de fraqueza. É importante lembrar que, apesar de sentir sintomas similares a quadros de fraqueza muscular, essas pessoas não possuem qualquer tipo de alteração nos músculos.
Polimialgia causa dor nas costas?
Em alguns casos o paciente pode sentir dor nas costas especialmente nas regiões da coluna mais próximas do quadril e ombros. Mas a doença não causa inflamação diretamente nas vértebras, somente dor referida.
A rigidez também não ocorre nessa região, mas pacientes podem sentir fraqueza muscular e dificuldades para se mover. Os sintomas na coluna vertebral são bem mais incomuns em quadros de polimialgia, mas podem ocorrer.
Qual é a diferença entre fibromialgia e polimialgia reumática?
Por mais que a polimialgia reumática e a fibromialgia compartilhem sintomas de dor muscular, elas são condições distintas, com particularidades fundamentais.
Isso porque a polimialgia é uma doença inflamatória que causa dor e rigidez, principalmente nos ombros, pescoço e quadris, com início súbito, acompanhado de sinais inflamatórios, como febre reumática e fadiga. Ela responde rapidamente a corticosteroides, que controlam a inflamação.
Em contraste, a fibromialgia é uma síndrome crônica caracterizada por dor generalizada em todo o corpo, acompanhada de fadiga, distúrbios do sono e problemas cognitivos.
Ao contrário da polimialgia, a fibromialgia não está associada à inflamação e seus sintomas tendem a ser mais difusos e persistentes. Por isso, o tratamento envolve uma abordagem multidisciplinar, incluindo medicamentos, terapia e exercícios. Infelizmente, ele não apresenta a mesma resposta rápida e a fibromialgia não tem cura.
Em termos de diagnóstico, a polimialgia reumática é identificada por marcadores inflamatórios elevados, enquanto a fibromialgia é diagnosticada com base em critérios clínicos e pela exclusão de outras condições.
Critérios de diagnóstico da polimialgia reumática
Os critérios de diagnóstico da polimialgia reumática incluem uma combinação de sintomas clínicos, sinais físicos e, em alguns casos, exames laboratoriais. Embora não exista um teste único que confirme a condição, os seguintes critérios são utilizados pelos médicos para o diagnóstico:
-
Idade: por ser comum em pessoas com mais de 50 anos;
-
Dor e rigidez muscular dos ombros, pescoço, parte superior dos braços, quadris, superior das pernas e inferior das costas (na ausência de dor na região lombar crônica);
-
Duração dos sintomas: que devem persistir por pelo menos duas semanas e não devem ser explicados por outra doença;
-
Simetria das manifestações: a dor e a rigidez tendem a ser simétricas, afetando ambos os lados do corpo.
Também são realizados exames laboratoriais, como a velocidade de Hemossedimentação (VHS), um teste que mede a inflamação no corpo, e a proteína C-reativa (PCR), outro marcador inflamatório que pode estar elevado em casos de PMR.
Qual exame detecta a polimialgia reumática?
A polimialgia reumática é de difícil diagnóstico inicial, principalmente quando o paciente não procura um reumatologista imediatamente. É comum procurar um ortopedista imaginando tratar-se de algum tipo de lesão e até mesmo receber diagnóstico incorreto de fibromialgia.
A suspeita de inflamação surge quando o paciente realiza exames de sangue que geralmente aparecem com indicativos bastante alterados, como índices da proteína C reativa. Mesmo assim, esses testes não determinam com clareza a presença da doença e precisam de complementos. Isso inclui exames físicos e de imagem.
Em caso de suspeitas fortes de polimialgia, o médico dá início a doses mais altas de corticosteroides. Se o resultado for positivo, o diagnóstico está confirmado. Caso o medicamento não tenha efeito, é provável que exista outra patologia causando dores.
Outras doenças reumatológicas similares
O quadro mais confundido com polimialgia é o de fibromialgia. A condição é uma doença reumatológica inespecífica que não causa inflamação ou está relacionada a qualquer tipo de infecção e lesões. Quem possui fibromialgia apresenta dores em todo o corpo sem um motivo aparente, além de fadiga, distúrbios do sono, depressão e ansiedade.
Quando o especialista tem dificuldade para identificar a inflamação presente em pacientes com polimialgia, os múltiplos sintomas podem confundir o diagnóstico. No entanto, os medicamentos usados para o tratamento frequentemente não apresentam resultados.
Também é possível que pessoas com polimialgia apresentem uma doença reumatológica em conjunto: a arterite de células gigantes, uma doença que pode causar cegueira e outras complicações.
Possíveis complicações da polimialgia reumática
As principais complicações da polimialgia reumática, quando não tratada, estão relacionadas às limitações impostas pela rigidez e pela dor. Conforme a inflamação progride, torna-se cada vez mais difícil realizar tarefas simples, como sair da cama, pentear os cabelos e até se vestir.
Dessa forma, é comum que pessoas tornem-se mais reclusas e sofram drasticamente com perda de atividade social. A diminuição drástica da atividade física e qualidade do sono também causa danos gerais à saúde, que prejudica especialmente idosos.
Considerando que esse público já está mais sujeito a problemas mentais, como ansiedade e depressão, é importante iniciar o tratamento rapidamente para evitar uma progressão da doença.
Tratamento da polimialgia reumática com reumatologistas
Inicialmente, o reumatologista procura aliviar os sintomas de dor e rigidez da polimialgia reumática para que o paciente consiga retomar suas atividades diárias. Os medicamentos corticosteróides são os mais utilizados e que apresentam melhores resultados na diminuição da inflamação e da dor.
Conforme a dor diminui, também devem diminuir as doses de medicamentos, até se encontrar um nível mínimo para garantir o bem-estar do paciente. O tratamento medicamentoso costuma durar de 18 meses a 2 anos para evitar a reincidência dos sintomas.
Ao mesmo tempo, o médico precisará gerir os efeitos colaterais do medicamento e incluir remédios que permitam a redução segura do corticosteróide.
Remédios corticosteróides possuem diversos efeitos colaterais, mesmo em doses baixas. Entre eles, estão:
- Perda de densidade óssea;
- Alterações do sono;
- Ganho de peso;
- Aumento de níveis de açúcar de sangue;
- Catarata;
- Maior sensibilidade na pele e probabilidade de lesões.
Por isso, o paciente precisa conviver com a condição ao mesmo tempo que gere seus efeitos. Será necessário realizar exames de rotina de densidade óssea, glicose no sangue, entre outros, para medir seu estado geral de saúde. O médico talvez oriente a cessar temporariamente algumas atividades cotidianas, esportes e atividades físicas, pelo menos até que a doença esteja controlada.
Exames para acompanhamento da polimialgia reumática
A polimialgia reumática é uma condição crônica, ou seja, não possui cura, mas pode ser controlada de maneira satisfatória. Muitos pacientes conseguem remissão completa da condição e podem levar uma vida normal sem grandes problemas. No entanto, é importante lembrar que precisa de acompanhamento médico, mesmo quando a condição está em remissão.
Os medicamentos, como anti-inflamatórios corticoides, possuem efeitos colaterais drásticos. Com o uso prolongado, o paciente pode sofrer com outras condições crônicas, como osteoporose e diabetes. Portanto, o médico responsável precisa solicitar alguns exames de rotina, para entender os efeitos do tratamento no corpo do indivíduo.
Em geral, o objetivo é saber como o organismo está reagindo aos medicamentos para manter ou trocá-los. O médico também pode solicitar exames de imagem, visando verificar o estado das articulações e regiões do corpo afetadas.
Exames de sangue
Realizar exames de sangue faz parte da rotina de quem recebe o diagnóstico de polimialgia. Ainda que não sejam suficientes para realizar o diagnóstico ou sequer avaliar o avanço da doença, eles permitem identificar sinais de inflamação.
Os exames também ajudam a investigar problemas renais e hepáticos que podem surgir por causa do uso constante de medicamentos.
Tratamento medicamentoso para polimialgia reumática
O principal tratamento da polimialgia reumática ocorre com o uso de diversos medicamentos. Inicialmente, é preciso controlar os sintomas para proporcionar mais qualidade de vida ao indivíduo.
Recuperar a mobilidade e a independência é essencial, já que a doença afeta regiões como quadris e ombros. Isso significa que, sem o tratamento adequado, as chances de sofrer com quedas e lesões aumentam bastante neste público.
1. Anti-inflamatórios corticoides
Os anti-inflamatórios corticoides são importantes durante o tratamento da polimialgia, em especial, nos primeiros meses. De forma simples, o seu funcionamento tem como objetivo bloquear os efeitos de alguns elementos químicos que causam a inflamação no corpo. Vale a pena lembrar: assim como qualquer outro medicamento ou tratamento que mencionamos aqui, os anti-inflamatórios não curam a condição.
A dose de anti-inflamatórios recomendada varia de acordo com o paciente. É usual que alguém precise tomá-los diversas vezes ao dia, em quantidades que diminuem no decorrer dos meses.
Em geral, os principais sintomas da polimialgia reduzem significativamente alguns dias depois do início da administração dos remédios. Contudo, o tratamento é extenso e deve continuar ao longo de meses, conforme a recomendação médica.
Um dos fármacos mais comuns para polimialgia reumática é a Prednisolona. Alguns reumatologistas recomendam o seu uso para pacientes com a condição por cerca de dois anos ou até mais. Tudo depende das reações do organismo e efeitos colaterais apresentados por causa do período prolongado de uso dos anti-inflamatórios.
Efeitos colaterais
Existem diversos efeitos colaterais relacionados ao uso de anti-inflamatórios corticoides. Eles podem gerar alterações de humor, como depressão, ansiedade, pensamentos suicidas e confusão mental. Outros relatos apontam até alucinações, sintomas que devem ser comunicados ao reumatologista, assim que for possível.
Os sintomas ainda incluem:
- Pressão arterial elevada;
- Mudanças de humor rápidas;
- Perda de densidade óssea (pode levar à osteoporose);
- Úlceras estomacais;
- Probabilidade maior de risco de infecções bacterianas;
- Aumento no apetite.
Em casos de efeitos colaterais severos, o reumatologista pode alterar o medicamento ou diminuir a dose.
É crucial que pacientes saibam que parar de tomar este tipo de medicamento sozinhos também é perigoso. No caso de efeitos colaterais, procure o seu médico para conseguir reduzir a dose da forma mais segura.
2. Remédios complementares para o controle da polimialgia reumática
Apesar dos anti-inflamatórios serem o centro do tratamento da polimialgia reumática, frequentemente, são necessários alguns remédios complementares. Os imunossupressores, por exemplo, cooperam para diminuir a resposta inflamatória do organismo em momentos de crise.
Os analgésicos também são indispensáveis para o controle da dor nas horas críticas. Mesmo remédios mais comuns, como paracetamol, dipirona e alguns anti-inflamatórios não esteroides, ajudam. No entanto, é primordial procurar o médico antes de começar o uso de qualquer medicamento.
Considerando que a doença é crônica e que o tratamento é longo, as possibilidades de uma interação medicamentosa são altas. Só o reumatologista pode prescrever novas drogas para o controle da dor ou a recuperação da mobilidade.
3. Fisioterapia e atividades físicas
Além de aliviar a dor, o paciente com polimialgia precisa começar a recuperar os seus movimentos do dia a dia. Em pessoas que ainda estão nos estágios iniciais da doença, a fisioterapia possui um papel preventivo. Como ainda não aconteceu perda severa da mobilidade, é possível utilizar a atividade para a sua manutenção.
Os procedimentos de fisioterapia também auxiliam no alívio da dor e na prevenção das crises. Algumas técnicas, como a aplicação de calor e gelo, são ótimas para os pacientes mais atingidos pela doença, que não conseguem se movimentar adequadamente.
Alguns fisioterapeutas aproveitam a sessão para aplicar as técnicas de relaxamento. Já que a ansiedade e estresse têm o poder de intensificar os sintomas, conseguir relaxar pode ser a diferença entre uma noite bem dormida e outra cheia de episódios dolorosos.
Quanto tempo leva para curar polimialgia reumática? (obrigatório)
A polimialgia reumática é uma condição crônica que pode ser controlada, mas não tem uma cura definitiva. O tratamento com corticosteroides permite uma melhora significativa nos sintomas, num período de dias a semanas.
Muitas pessoas começam a sentir alívio da dor e da rigidez dentro de 24 a 48 horas após o início do tratamento. No entanto, o tempo total da medicação pode variar.
Em muitos casos, os cuidados podem ser necessários por meses ou até anos, dependendo da gravidade da doença e da resposta individual. Assim, é comum que os médicos ajustem a dosagem dos corticosteroides ao longo do tempo, reduzindo a quantidade à medida que as reações melhoram.
Perspectiva histórica da doença
A polimialgia reumática é uma condição reconhecida na medicina desde o início do século XX, embora suas manifestações tenham sido descritas em textos mais antigos.
Ainda que não seja identificada como uma condição separada, a dor muscular e a rigidez em populações mais velhas foram descritas por vários médicos, que, na época, atribuíram esses sinais a processos naturais de envelhecimento ou a outras doenças reumatológicas.
Durante a década de 1930, o termo “polimialgia reumática” começou a ser usado para descrever uma síndrome caracterizada por dor e rigidez nos ombros, pescoço e quadris.
Neste período, os médicos reconheceram que essa doença era diferente de outras doenças reumáticas, como a artrite reumatoide, o que possibilitou maior informação sobre a enfermidade e a solidificação do termo.
Nos anos de 1940 e 1950, avanços na compreensão da condição levaram a uma melhor definição dos critérios diagnósticos. Assim, a pesquisa médica focou em entender a etiologia e a fisiopatologia da PMR, embora a causa exata ainda não estivesse clara.
Foi somente nas décadas de 1960 e 1970 que o uso de corticosteroides se tornou o tratamento padrão para a polimialgia reumática. Ele demonstrou eficácia significativa na redução da dor e da inflamação, abordagem que revolucionou como a doença era gerenciada, melhorando a qualidade de vida dos pacientes.
No final do século XX até o século XXI a pesquisa continuou a explorar os fatores genéticos e ambientais associados à PMR, bem como a sua relação com outras condições autoimunes, como a arterite de células gigantes.
A compreensão da condição melhorou, levando a diagnósticos mais rápidos e cuidados mais eficazes.
Prognóstico da doença
O prognóstico é favorável, mas pode variar, conforme o indivíduo. Aqui estão alguns aspectos importantes a considerar:
1. Resposta ao tratamento
A maioria dos pacientes responde bem aos cuidados com corticosteroides, apresentando alívio significativo das reações em 24 a 48 horas após o início do tratamento, o que é um bom indicativo de que o diagnóstico é correto.
2. Duração da doença
O tratamento pode ser necessário por meses a anos. Embora muitos pacientes consigam reduzir gradualmente a dose de corticosteroides, alguns precisam de medicação a longo prazo para manter o controle dos sintomas.
3. Risco de recorrência
Em alguns casos, as dores e reações retornam após a redução ou interrupção dos cuidados. É importante que os pacientes permaneçam em contato próximo com seus médicos, para monitorar a condição e ajustar o tratamento.
4. Comorbidades associadas
Aproximadamente 15% a 30% dos pacientes desenvolvem arterite de células gigantes, uma condição inflamatória que pode levar a complicações graves, como perda de visão. Portanto, a monitorização é essencial para detectar sinais precoces dessa doença.
5. Qualidade de vida
Apesar da dor e rigidez, com o tratamento a maioria dos pacientes consegue retomar suas atividades diárias. Além disso, o apoio psicológico e a fisioterapia contribuem para uma melhor qualidade de vida.
Pacientes com polimialgia reumática podem ter arterite de células gigantes?
O paciente com polimialgia reumática também pode desenvolver um tipo de vasculite chamada de arterite de células gigantes. A doença é uma inflamação que acontece nas células das artérias da cabeça, que, quando não tratada, leva à perda da visão. Assim como a polimialgia, esta condição é crônica e precisa de acompanhamento constante.
Durante o tratamento, o reumatologista ficará atento aos sinais do problema. Entre os sintomas relacionados, estão:
-
- Dores de cabeça frequentes;
-
- Sensibilidade no couro cabeludo;
-
- Dores na mandíbula;
-
- Dificuldades de visão.
Quem já possui polimialgia e perceber qualquer sinal como os que descrevemos acima, deve relatar isso ao seu reumatologista imediatamente. Logo, o especialista deve iniciar o processo de diagnóstico da doença, para evitar complicações permanentes.
Diagnóstico de arterite de células gigantes
O diagnóstico da doença é considerado complexo, já que ela não apresenta grandes alterações em exames de sangue ou testes não invasivos. O reumatologista deve solicitar exames laboratoriais para medir sinais de inflamação, anemia e níveis de hemossedimentação. Entretanto, os exames não são conclusivos de forma isolada, uma vez que estes sinais também ocorrem em outras doenças. Para complementar o diagnóstico, é possível usar ultrassom da cabeça.
Em caso de exames inconclusivos, será necessário realizar uma biópsia. Para isso, utiliza-se um procedimento invasivo com o intuito de remover um pequeno pedaço das artérias temporais e, em seguida, analisá-lo no laboratório. O resultado deve apresentar se realmente existe inflamação ou não, confirmando o quadro.
Tratamento de arterite de células gigantes
Quando a suspeita de arterite de células gigantes é forte, o médico pode iniciar o tratamento antes mesmo de receber a confirmação da biópsia. A intenção é evitar que ocorra perda irreversível da visão e outras complicações decorrentes deste problema.
O tratamento envolve a introdução de altas doses de corticosteroides para controlar a inflamação. Depois do primeiro mês, é viável diminuir a dose de medicamentos gradualmente, contanto que o quadro esteja estabilizado. Os resultados devem aparecer rapidamente, com menos dores de cabeça e sem problemas de visão.

Convivendo com a polimialgia reumática
Como ocorre com outras condições crônicas, a polimialgia reumática nunca vai desaparecer de fato. Mesmo que alguém passe meses ou até anos em remissão, a doença continua lá e há risco de uma recaída ou crise. Portanto, para evitar o agravamento ou o surgimento de outros problemas de saúde, é necessário adotar medidas preventivas, que vão desde o acompanhamento médico e o tratamento medicamentoso em dia até atitudes simples. Confira adiante as dicas que podem ajudar você a conviver com a doença.
1. Proteção da estrutura óssea do paciente
Um efeito colateral comum do uso prolongado de corticoides é a perda de densidade óssea. Como o público acometido pela condição reumatológica costuma ser idoso, o risco de se desenvolver osteoporose é alto. Por isso, desde o início do uso destes medicamentos, o reumatologista deve priorizar a prevenção deste efeito.
Alguns pacientes possuem alto risco de fraturas, seja pela idade ou pela presença de episódios anteriores. Nestas circunstâncias, é fundamental buscar acompanhamento fisioterápico para prevenir lesões e quedas.
O médico também deve recomendar a suplementação de cálcio na dieta, por meio de medicamentos ou alimentos. A forma mais adequada varia de acordo com o quadro e as características gerais de saúde do paciente.
2. Preparação para crises e retrocessos
Depois do tratamento inicial, algumas pessoas atingem um estado de remissão da doença. Isso pode gerar uma sensação de segurança e até a tentação de parar com os medicamentos recomendados. com a intenção de evitar efeitos colaterais. Mas é um grande erro que pode levar a um novo período de crise.
É fundamental sempre lembrar ao paciente que sua condição é crônica. Após alguns meses ingerindo corticoides, os efeitos devem desaparecer, entrando em remissão. No entanto, a doença continua ali, estagnada. Os sintomas podem reaparecer, caso o paciente deixe de tomar os medicamentos ou até mesmo passe por alterações bruscas de ambiente, estresse emocional e ansiedade.
A única forma de se preparar para estas ocasiões é acompanhar os sinais de perto e manter as visitas de rotina ao reumatologista.
3. Acompanhamento psicológico nos casos de polimialgia reumática
Quem tem o diagnóstico de polimialgia reumática pode apresentar períodos de sintomas severos, que impedem até levantar-se da cama. A insegurança e a dificuldade para realizar atividades cotidianas, além de mudanças de humor causadas pelos medicamentos, podem exigir acompanhamento psicológico.
A intenção é evitar episódios de depressão e ansiedade, entre outros sintomas. O especialista também deve ajudar no processo de aceitação da nova condição de vida e a encontrar mais bem-estar junto ao suporte da família e dos amigos.
Em casos extremos, o psiquiatra é o responsável por recomendar medicação para auxiliar o indivíduo que convive com a condição. O trabalho multidisciplinar permite minimizar o impacto do tratamento na rotina do paciente e, consequentemente, melhorar a sua qualidade de vida.
4. Grupos de suporte
Os grupos de suporte também devem auxiliar a conviver com a doença. Nestes grupos, reúnem-se pacientes, familiares e amigos que buscam entender como é a convivência com o problema no dia a dia, além de trocar experiências.
Sabendo que indivíduos com a doença frequentemente têm dificuldade de locomoção no início do tratamento, é possível procurar por tais grupos na internet. As redes sociais, como o Facebook, contêm grupos focados no tratamento e na convivência com problemas reumatológicos crônicos deste tipo.
5. Controle do peso e diabetes
Alguns efeitos colaterais dos corticoides em destaque são o ganho de peso e o aumento dos níveis de glicose no sangue. Mesmo quem não possui diabetes tipo 2 antes de começar o tratamento, pode desenvolver a doença. Já quem era portador do diabetes, pode notar certo descontrole.
Nesta situação, outros profissionais da equipe multidisciplinar de tratamento entram em ação. O nutricionista deve orientar a dieta para manter os níveis de nutrientes adequados e evitar ou diminuir ao máximo o ganho de peso. Um plano nutricional associado às atividades físicas deve viabilizar este controle, além de reduzir os episódios dolorosos.
Quanto ao diabetes, requer acompanhamento do endocrinologista na missão de controlá-lo.
6. Controle no consumo de álcool e cigarros
Quem está em tratamento para polimialgia reumática precisa evitar ou parar de consumir álcool e cigarros. As duas substâncias causam sérios prejuízos ao organismo e elevam as chances do surgimento de comorbidades, como diabetes tipo 2, úlceras estomacais e osteoporose.
7. Consultas regulares com o reumatologista perto de mim
Só o reumatologista perto de mim consegue acompanhar o caso e determinar quais caminhos seguir com o tratamento. No início, o especialista pode pedir consultas rotineiramente, de quinze em quinze dias ou até semanais. Mesmo que o paciente se incomode com a frequência, é importante mantê-las. Caso contrário, o seu tratamento pode perder parte da sua eficiência.
O especialista precisa ver o paciente com tanta frequência para controlar os efeitos do tratamento. Só assim consegue verificar se precisa trocar de medicamentos, aumentar ou diminuir a dose ou até recomendar um tratamento complementar com outros especialistas.
A consulta por telemedicina é uma forma de manter este atendimento ainda mais próximo. Quando alguém está em período de crise, é possível utilizar esta ferramenta adotada por alguns reumatologistas, com o objetivo de receber o atendimento necessário sem precisar sair de casa.
8. Documentando sintomas da polimialgia reumática regularmente
Alguns reumatologistas pedem que o paciente com polimialgia reumática realize um tipo de diário de sintomas e sinais da doença e condições relacionadas. Logo ao acordar, observe o estado do corpo e faça anotações. Esta descrição detalhada ajudará nas próximas consultas com o médico.
Afinal de contas, por intermédio deste diário, é viável constatar o sucesso do tratamento e até sinais de uma crise que está iniciando. Desta maneira, o médico consegue entender melhor os efeitos colaterais dos corticoides prescritos.
Os pacientes podem aproveitar o “diário” para escrever dúvidas e questões que precisam levantar na próxima consulta. É normal estar cheio de perguntas, sendo recorrente esquecer parte delas ao chegar no consultório.

O papel da alimentação no tratamento da polimialgia reumática
Manter uma dieta saudável contribui para o nosso bem-estar geral e também é importante para pacientes que sofrem de reumatismo, como a polimialgia reumática. A dieta equilibrada faz com que todo o corpo funcione melhor, o que resulta em uma redução dos sintomas, além de ser uma forma de prevenir novos problemas. Os principais benefícios dessa prática incluem:
-
- Manutenção do peso, evitando sobrecarga nos ossos e articulações, muitas vezes piorando os sintomas de doenças reumáticas;
-
- Fortalecimento do sistema imunológico;
-
- Melhora da saúde cardiovascular e óssea;
-
- Redução da fadiga.
Grande parte do efeito nocivo de uma má alimentação em pacientes com condições reumatológicas ocorre devido aos processos inflamatórios desencadeados por alguns alimentos. Além disso, o excesso de peso faz com que haja um aumento dos tecidos adiposos, que podem se transformar em um grande depósito de citocinas inflamatórias.
Alimentos que devem ser evitados
Quando é necessário fazer alterações na dieta, um nutricionista deve ser consultado. Esse profissional é responsável por avaliar os pacientes individualmente e estabelecer uma dieta nutritiva e saudável. De forma geral, há alguns alimentos cujo consumo deve ser evitado ou reduzido:
-
- Derivados do trigo: contêm substâncias capazes de iniciar processos inflamatórios, além de serem muito ácidos. Seu consumo excessivo provoca desconfortos;
-
- Açúcar refinado: além de possuir grande seu poder inflamatório, é um dos principais responsáveis pelo ganho de peso;
-
- Carne vermelha: possui nutrientes importantes, mas deve ser consumida com moderação, já que é capaz de desencadear processos inflamatórios.
Alimentos a serem inseridos na dieta de quem sofre de polimialgia reumática
A dieta dos pacientes com polimialgia reumática deve ser bem equilibrada. Pensando nisso, é fundamental incluir alimentos com os nutrientes corretos e muitos antioxidantes, como:
-
- Laranja: ajuda a dilatar vasos sanguíneos e a melhorar a circulação, graças aos bioflavonoides de citrino em sua composição;
-
- Maçã: essa fruta é rica em antioxidantes e contribui para a melhora da circulação;
-
- Abacate: destaca-se por conter luteína, que ajuda a eliminar os radicais livres e a prevenir doenças. Também possui beta-sitosterol, que tem poder anti-inflamatório;
-
- Verduras escuras: são ricas em cálcio e ajudam a fortalecer os ossos, além de possuírem efeito antioxidante. Alguns exemplos são: couve, brócolis e espinafre;
-
- Frutas vermelhas: muitas frutas vermelhas possuem substâncias anti-inflamatórias que auxiliam na proteção das cartilagens. Framboesas, morangos e amoras são excelentes opções para incluir na dieta;
-
- Cebola: muito apreciada em diversas receitas brasileiras, possui antioxidantes naturais que contribuem para a redução de inflamações;
-
- Cúrcuma: é capaz de produzir uma suave resposta anti-inflamatória. Deve ser consumida em conjunto com outros alimentos da lista para maximizar seus efeitos;
-
- Gengibre: possui substâncias que agem diretamente nas articulações, reduzindo a dor nas articulações e o inchaço. Mas é preciso ficar atento à forma de consumo, pois os agentes anti-inflamatórios estão presentes na casca, sendo necessário procurar receitas em que não seja preciso descascar a raiz.
Como lidar com a fadiga e a falta de energia causadas pela doença?
A fadiga, seja leve, moderada ou grave, é uma queixa relativamente comum em pacientes com polimialgia reumática e outros reumatismos. O problema pode ser causado por proteínas liberadas no processo inflamatório e, também, estar associado a outras doenças, como anemia, depressão e ansiedade.
As causas exatas devem ser investigadas para que o tratamento seja mais eficaz. Entretanto, adotar alguns hábitos saudáveis costuma ter um efeito poderoso no alívio da fadiga, como:
-
- Exercitar-se regularmente: os benefícios das atividades físicas para a saúde são comprovados cientificamente. Praticar exercícios com regularidade aumenta o bem-estar e os níveis de energia, contribui para a redução do peso e protege as articulações. Para obter resultados melhores, é indispensável a orientação de um profissional;
-
- Identificar a causa da fadiga: o paciente deve observar suas atividades diárias e determinar quais mais interferem em seus níveis de energia. Assim, é possível sanar o problema com mais facilidade. As causas são diversas, como determinados medicamentos, alimentação, situações de estresse, trabalho e o próprio ambiente em que se vive;
-
- Dormir bem: uma causa comum da fadiga são as noites mal dormidas, seja porque o paciente está com dores ou preocupado, seja porque comeu muito antes de deitar-se. Para sanar o problema, você deve estabelecer uma rotina relaxante antes de dormir, o que inclui fazer um jantar leve, evitar equipamentos eletrônicos na cama, tomar um banho quente, evitar nicotina e bebidas alcoólicas à noite e criar um clima confortável no quarto, com colchão e travesseiro adequados e iluminação baixa;
-
- Controle o estresse: evite, sempre que puder, situações causadoras de estresse e inclua na rotina atividades relaxantes, como yoga, meditação e leitura.
Terapia ocupacional para pacientes com polimialgia reumática
A terapia ocupacional trabalha em conjunto com o paciente com polimialgia reumática para criar soluções que minimizem o problema e melhorem a qualidade de vida, gerando maior independência e conforto.
As estratégias adotadas são diversas. Algumas opções incluem adaptações no ambiente do dia a dia, técnicas pontuais para aliviar a dor e exercícios que melhoram a flexibilidade e a mobilidade
Estratégias para lidar com as limitações de movimentos
A limitação de movimentos é um sinal de agravamento da doença que necessita de intervenção para evitar sua progressão. Para lidar com o problema, considere:
-
- Realizar atividades físicas regularmente para fortalecer a musculatura e proteger as articulações;
-
- Observar como o seu corpo reage a cada exercício, para que você não exagere e acabe piorando o quadro. Ao ter esse cuidado, também é possível identificar as atividades mais adequadas.
Como enfrentar os desafios emocionais diante da polimialgia reumática?
Além da dor nas juntas e outros sintomas, pacientes com polimialgia reumática podem desenvolver problemas emocionais, como depressão e ansiedade. Isso faz com que o quadro se torne cada vez pior, já que o paciente pode não aderir ao tratamento de maneira adequada.
Por isso, os reumatologistas e outros profissionais precisam estar atentos a essa questão e, se preciso, recomendar que a pessoa agende horários com psicólogos e psiquiatras.
Além disso, criar uma rede de apoio é fundamental, o que começa com a educação das pessoas mais próximas. Assim, é preciso que elas entendam o problema e consigam prestar o auxílio necessário, ajudando o paciente a seguir o tratamento e evitando que ele se isole cada vez mais.
Pessoas com polimialgia reumática podem viver bem, mas, para isso, é preciso controlar qualquer questão que agrave a condição..
Influência sazonal nos casos de polimialgia reumática
A polimialgia reumática pode apresentar uma influência sazonal em seus casos, embora as evidências a esse respeito não sejam completamente definitivas. Algumas observações e estudos sugerem que fatores sazonais afetam a incidência e a gravidade da doença.
Aqui estão algumas considerações sobre essa influência:
1. Mudanças climáticas
Muitos pacientes relatam que a dor e o enrijecimento pioram durante os meses mais frios do ano. Isso porque o frio pode agravar a rigidez muscular e articular, tornando as reações mais intensas.
2. Exposição ao sol
A deficiência de vitamina D, mais comum durante o inverno devido à menor exposição ao sol, foi associada a várias condições autoimunes. Alguns estudos sugerem que níveis baixos de vitamina D agravam os sintomas da PMR.
3. Diminuição das atividades físicas
A prática de atividades físicas tende a ser reduzida durante o inverno, devido ao frio e às condições climáticas adversas, contribuindo para o aumento do enrijecimento e da dor muscular.
4. Fatores psicológicos
As mudanças de estação afetam o humor e a saúde mental, o que, por sua vez, influencia a percepção da dor. O inverno, em particular, pode estar associado a um aumento da depressão sazonal, afetando negativamente a qualidade de vida dos pacientes.
5. Dados de incidência da polimialgia reumática
Embora alguns estudos tenham observado uma incidência mais elevada de casos de polimialgia reumática em certas épocas do ano, especialmente no outono e inverno, as evidências ainda são inconclusivas. A variação pode depender de fatores geográficos e populacionais.
Na polimialgia reumática o corpo parece “enferrujado” logo depois de acordar. Esse sintoma de rigidez é um dos mais comuns em pacientes diagnosticados com a doença. Apesar do nome ser um pouco desconhecido, essa condição é razoavelmente comum após os 50 anos.
Quer entender mais sobre seus sintomas, causas e tratamento? Confira nosso guia completo sobre a polimialgia abaixo.
O que é polimialgia reumática?
A polimialgia reumática é uma doença inflamatória pertencente ao grupo das artrites. Portanto, ela é considerada como uma condição crônica e não possui cura, mas sim um tratamento, sobre o qual falaremos mais à frente.
O problema surge quando existe uma inflamação nas membranas protetoras de articulações profundas, como algumas localizadas nos ombros e punhos. A doença ocorre majoritariamente no público acima dos 50 anos, sendo extremamente rara em pessoas mais novas.
Além disso, o desenvolvimento dos sintomas é bastante rápido. A dor aguda pode surgir subitamente à noite ou ao longo do dia. Muitas vezes, o paciente demora a entender que possui uma doença reumática por causa da velocidade do surgimento dos sintomas, diferente do que ocorre doenças, como artrose no joelho, por exemplo.
Principais causas da polimialgia reumática
A causa direta da polimialgia reumática é desconhecida. Atualmente, especialistas da área entendem que ela não é o resultado de efeitos colaterais de medicamentos ou procedimentos. No entanto, existem suspeitas que ela possa estar relacionada a infecções.
Pacientes com o problema também não apresentam alterações musculares ou qualquer problema que não seja articular. Alguns médicos também imaginam que a dor em certas articulações seja um reflexo, já que em geral só encontra-se inflamação no ombro e quadril. Portanto, seria possível ocorrer dor em articulações próximas sem inflamar.
Por último, podemos citar os principais fatores de risco relacionados ao seu surgimento: idade e sexo. Pessoas acima de 50, especialmente na faixa etária acima de 70 anos, e mulheres são muito mais suscetíveis à doença.
Sintomas da polimialgia reumática
O principal sintoma da polimialgia reumática é a dor intensa nos ombros e no quadril que prejudica sua mobilidade. É comum que pacientes diagnosticados com o problema não consigam elevar os braços acima da cabeça, por exemplo. Os sintomas são muito mais intensos logo após acordar e durante a noite e melhoram ao longo do dia, conforme a pessoa se movimenta.
Longos períodos de inatividade, como uma viagem de carro, avião ou um dia no escritório, também aumentam a intensidade dos sintomas. A dor pode irradiar para articulações e membros próximos, como:
-
- Pescoço;
-
- Braços;
-
- Coxas;
-
- Nádegas.
Indivíduos com polimialgia apresentam também alguns sintomas mais gerais, como febre, mal estar, cansaço e sensação de fraqueza. É importante lembrar que, apesar de sentir sintomas similares a quadros de fraqueza muscular, essas pessoas não possuem qualquer tipo de alteração nos músculos.

Polimialgia causa dor nas costas?
Em alguns casos o paciente pode sentir dor nas costas especialmente nas regiões da coluna mais próximas do quadril e ombros. Mas a doença não causa inflamação diretamente nas vértebras, somente dor referida.
A rigidez também não ocorre nessa região, mas pacientes podem sentir fraqueza muscular e dificuldades para se mover. Os sintomas na coluna vertebral são bem mais incomuns em quadros de polimialgia, mas podem ocorrer.
Qual exame detecta a polimialgia reumática?
Apolimialgia reumática é de difícil diagnóstico inicial, principalmente quando o paciente não procura um reumatologista imediatamente. É comum procurar um ortopedista imaginando tratar-se de algum tipo de lesão e até mesmo receber diagnóstico incorreto de fibromialgia.
A suspeita de inflamação surge quando o paciente realiza exames de sangue que geralmente aparecem com indicativos bastante alterados, como índices da proteína C reativa. Mesmo assim, esses testes não determinam com clareza a presença da doença e precisam de complementos. Isso inclui exames físicos e de imagem.
Em caso de suspeitas fortes de polimialgia, o médico dá início a doses mais altas de corticosteroides. Se o resultado for positivo, o diagnóstico está confirmado. Caso o medicamento não tenha efeito, é provável que exista outra patologia causando dores.
Qual é a diferença entre fibromialgia e polimialgia reumática?
Por mais que a polimialgia reumática e a fibromialgia compartilhem sintomas de dor muscular, elas são condições distintas, com particularidades fundamentais.
Isso porque a polimialgia é uma doença inflamatória que causa dor e rigidez, principalmente nos ombros, pescoço e quadris, com início súbito, acompanhado de sinais inflamatórios, como febre reumática e fadiga. Ela responde rapidamente a corticosteroides, que controlam a inflamação.
Em contraste, a fibromialgia é uma síndrome crônica caracterizada por dor generalizada em todo o corpo, acompanhada de fadiga, distúrbios do sono e problemas cognitivos.
Ao contrário da polimialgia, a fibromialgia não está associada à inflamação e seus sintomas tendem a ser mais difusos e persistentes. Por isso, o tratamento envolve uma abordagem multidisciplinar, incluindo medicamentos, terapia e exercícios. Infelizmente, ele não apresenta a mesma resposta rápida e a fibromialgia não tem cura.
Em termos de diagnóstico, a polimialgia reumática é identificada por marcadores inflamatórios elevados, enquanto a fibromialgia é diagnosticada com base em critérios clínicos e pela exclusão de outras condições.
Outras doenças reumatológicas similares
O quadro mais confundido com polimialgia é o de fibromialgia. A condição é uma doença reumatológica inespecífica que não causa inflamação ou está relacionada a qualquer tipo de infecção e lesões. Quem possui fibromialgia apresenta dores em todo o corpo sem um motivo aparente, além de fadiga, distúrbios do sono, depressão e ansiedade.
Quando o especialista tem dificuldade para identificar a inflamação presente em pacientes com polimialgia, os múltiplos sintomas podem confundir o diagnóstico. No entanto, os medicamentos usados para o tratamento frequentemente não apresentam resultados.
Também é possível que pessoas com polimialgia apresentem uma doença reumatológica em conjunto: a arterite de células gigantes, uma doença que pode causar cegueira e outras complicações.
Possíveis complicações da polimialgia reumática
As principais complicações da polimialgia reumática, quando não tratada, estão relacionadas às limitações impostas pela rigidez e pela dor. Conforme a inflamação progride, torna-se cada vez mais difícil realizar tarefas simples, como sair da cama, pentear os cabelos e até se vestir.
Dessa forma, é comum que pessoas tornem-se mais reclusas e sofram drasticamente com perda de atividade social. A diminuição drástica da atividade física e qualidade do sono também causa danos gerais à saúde, que prejudica especialmente idosos.
Considerando que esse público já está mais sujeito a problemas mentais, como ansiedade e depressão, é importante iniciar o tratamento rapidamente para evitar uma progressão da doença.
Tratamento da polimialgia reumática com reumatologistas
Inicialmente, o reumatologista procura aliviar os sintomas de dor e rigidez da polimialgia reumática para que o paciente consiga retomar suas atividades diárias. Os medicamentos corticosteróides são os mais utilizados e que apresentam melhores resultados na diminuição da inflamação e da dor.
Conforme a dor diminui, também devem diminuir as doses de medicamentos, até se encontrar um nível mínimo para garantir o bem-estar do paciente. O tratamento medicamentoso costuma durar de 18 meses a 2 anos para evitar a reincidência dos sintomas.
Ao mesmo tempo, o médico precisará gerir os efeitos colaterais do medicamento e incluir remédios que permitam a redução segura do corticosteróide.
Remédios corticosteróides possuem diversos efeitos colaterais, mesmo em doses baixas. Entre eles, estão:
-
- Perda de densidade óssea;
-
- Alterações do sono;
-
- Ganho de peso;
-
- Aumento de níveis de açúcar de sangue;
-
- Catarata;
-
- Maior sensibilidade na pele e probabilidade de lesões.
Por isso, o paciente precisa conviver com a condição ao mesmo tempo que gere seus efeitos. Será necessário realizar exames de rotina de densidade óssea, glicose no sangue, entre outros, para medir seu estado geral de saúde. O médico talvez oriente a cessar temporariamente algumas atividades cotidianas, esportes e atividades físicas, pelo menos até que a doença esteja controlada.

Exames para acompanhamento da polimialgia reumática
A polimialgia reumática é uma condição crônica, ou seja, não possui cura, mas pode ser controlada de maneira satisfatória. Muitos pacientes conseguem remissão completa da condição e podem levar uma vida normal sem grandes problemas. No entanto, é importante lembrar que precisa de acompanhamento médico, mesmo quando a condição está em remissão.
Os medicamentos, como anti-inflamatórios corticoides, possuem efeitos colaterais drásticos. Com o uso prolongado, o paciente pode sofrer com outras condições crônicas, como osteoporose e diabetes. Portanto, o médico responsável precisa solicitar alguns exames de rotina, para entender os efeitos do tratamento no corpo do indivíduo.
Em geral, o objetivo é saber como o organismo está reagindo aos medicamentos para manter ou trocá-los. O médico também pode solicitar exames de imagem, visando verificar o estado das articulações e regiões do corpo afetadas.
Exames de sangue
Realizar exames de sangue faz parte da rotina de quem recebe o diagnóstico de polimialgia. Ainda que não sejam suficientes para realizar o diagnóstico ou sequer avaliar o avanço da doença, eles permitem identificar sinais de inflamação.
Os exames também ajudam a investigar problemas renais e hepáticos que podem surgir por causa do uso constante de medicamentos.
Tratamento medicamentoso para polimialgia reumática
O principal tratamento da polimialgia reumática ocorre com o uso de diversos medicamentos. Inicialmente, é preciso controlar os sintomas para proporcionar mais qualidade de vida ao indivíduo.
Recuperar a mobilidade e a independência é essencial, já que a doença afeta regiões como quadris e ombros. Isso significa que, sem o tratamento adequado, as chances de sofrer com quedas e lesões aumentam bastante neste público.
1. Anti-inflamatórios corticoides
Os anti-inflamatórios corticoides são importantes durante o tratamento da polimialgia, em especial, nos primeiros meses. De forma simples, o seu funcionamento tem como objetivo bloquear os efeitos de alguns elementos químicos que causam a inflamação no corpo. Vale a pena lembrar: assim como qualquer outro medicamento ou tratamento que mencionamos aqui, os anti-inflamatórios não curam a condição.
A dose de anti-inflamatórios recomendada varia de acordo com o paciente. É usual que alguém precise tomá-los diversas vezes ao dia, em quantidades que diminuem no decorrer dos meses.
Em geral, os principais sintomas da polimialgia reduzem significativamente alguns dias depois do início da administração dos remédios. Contudo, o tratamento é extenso e deve continuar ao longo de meses, conforme a recomendação médica.
Um dos fármacos mais comuns para polimialgia reumática é a Prednisolona. Alguns reumatologistas recomendam o seu uso para pacientes com a condição por cerca de dois anos ou até mais. Tudo depende das reações do organismo e efeitos colaterais apresentados por causa do período prolongado de uso dos anti-inflamatórios.
Efeitos colaterais
Existem diversos efeitos colaterais relacionados ao uso de anti-inflamatórios corticoides. Eles podem gerar alterações de humor, como depressão, ansiedade, pensamentos suicidas e confusão mental. Outros relatos apontam até alucinações, sintomas que devem ser comunicados ao reumatologista, assim que for possível.
Os sintomas ainda incluem:
-
- Pressão arterial elevada;
-
- Mudanças de humor rápidas;
-
- Perda de densidade óssea (pode levar à osteoporose);
-
- Úlceras estomacais;
-
- Probabilidade maior de risco de infecções bacterianas;
-
- Aumento no apetite.
Em casos de efeitos colaterais severos, o reumatologista pode alterar o medicamento ou diminuir a dose.
É crucial que pacientes saibam que parar de tomar este tipo de medicamento sozinhos também é perigoso. No caso de efeitos colaterais, procure o seu médico para conseguir reduzir a dose da forma mais segura.
2. Remédios complementares para o controle da polimialgia reumática
Apesar dos anti-inflamatórios serem o centro do tratamento da polimialgia reumática, frequentemente, são necessários alguns remédios complementares. Os imunossupressores, por exemplo, cooperam para diminuir a resposta inflamatória do organismo em momentos de crise.
Os analgésicos também são indispensáveis para o controle da dor nas horas críticas. Mesmo remédios mais comuns, como paracetamol, dipirona e alguns anti-inflamatórios não esteroides, ajudam. No entanto, é primordial procurar o médico antes de começar o uso de qualquer medicamento.
Considerando que a doença é crônica e que o tratamento é longo, as possibilidades de uma interação medicamentosa são altas. Só o reumatologista pode prescrever novas drogas para o controle da dor ou a recuperação da mobilidade.
3. Fisioterapia e atividades físicas
Além de aliviar a dor, o paciente com polimialgia precisa começar a recuperar os seus movimentos do dia a dia. Em pessoas que ainda estão nos estágios iniciais da doença, a fisioterapia possui um papel preventivo. Como ainda não aconteceu perda severa da mobilidade, é possível utilizar a atividade para a sua manutenção.
Os procedimentos de fisioterapia também auxiliam no alívio da dor e na prevenção das crises. Algumas técnicas, como a aplicação de calor e gelo, são ótimas para os pacientes mais atingidos pela doença, que não conseguem se movimentar adequadamente.
Alguns fisioterapeutas aproveitam a sessão para aplicar as técnicas de relaxamento. Já que a ansiedade e estresse têm o poder de intensificar os sintomas, conseguir relaxar pode ser a diferença entre uma noite bem dormida e outra cheia de episódios dolorosos.
Pacientes com polimialgia reumática podem ter arterite de células gigantes?
O paciente com polimialgia reumática também pode desenvolver um tipo de vasculite chamada de arterite de células gigantes. A doença é uma inflamação que acontece nas células das artérias da cabeça, que, quando não tratada, leva à perda da visão. Assim como a polimialgia, esta condição é crônica e precisa de acompanhamento constante.
Durante o tratamento, o reumatologista ficará atento aos sinais do problema. Entre os sintomas relacionados, estão:
-
- Dores de cabeça frequentes;
-
- Sensibilidade no couro cabeludo;
-
- Dores na mandíbula;
-
- Dificuldades de visão.
Quem já possui polimialgia e perceber qualquer sinal como os que descrevemos acima, deve relatar isso ao seu reumatologista imediatamente. Logo, o especialista deve iniciar o processo de diagnóstico da doença, para evitar complicações permanentes.
Diagnóstico de arterite de células gigantes
O diagnóstico da doença é considerado complexo, já que ela não apresenta grandes alterações em exames de sangue ou testes não invasivos. O reumatologista deve solicitar exames laboratoriais para medir sinais de inflamação, anemia e níveis de hemossedimentação. Entretanto, os exames não são conclusivos de forma isolada, uma vez que estes sinais também ocorrem em outras doenças. Para complementar o diagnóstico, é possível usar ultrassom da cabeça.
Em caso de exames inconclusivos, será necessário realizar uma biópsia. Para isso, utiliza-se um procedimento invasivo com o intuito de remover um pequeno pedaço das artérias temporais e, em seguida, analisá-lo no laboratório. O resultado deve apresentar se realmente existe inflamação ou não, confirmando o quadro.
Tratamento de arterite de células gigantes
Quando a suspeita de arterite de células gigantes é forte, o médico pode iniciar o tratamento antes mesmo de receber a confirmação da biópsia. A intenção é evitar que ocorra perda irreversível da visão e outras complicações decorrentes deste problema.
O tratamento envolve a introdução de altas doses de corticosteroides para controlar a inflamação. Depois do primeiro mês, é viável diminuir a dose de medicamentos gradualmente, contanto que o quadro esteja estabilizado. Os resultados devem aparecer rapidamente, com menos dores de cabeça e sem problemas de visão.

Convivendo com a polimialgia reumática
Como ocorre com outras condições crônicas, a polimialgia reumática nunca vai desaparecer de fato. Mesmo que alguém passe meses ou até anos em remissão, a doença continua lá e há risco de uma recaída ou crise. Portanto, para evitar o agravamento ou o surgimento de outros problemas de saúde, é necessário adotar medidas preventivas, que vão desde o acompanhamento médico e o tratamento medicamentoso em dia até atitudes simples. Confira adiante as dicas que podem ajudar você a conviver com a doença.
1. Proteção da estrutura óssea do paciente
Um efeito colateral comum do uso prolongado de corticoides é a perda de densidade óssea. Como o público acometido pela condição reumatológica costuma ser idoso, o risco de se desenvolver osteoporose é alto. Por isso, desde o início do uso destes medicamentos, o reumatologista deve priorizar a prevenção deste efeito.
Alguns pacientes possuem alto risco de fraturas, seja pela idade ou pela presença de episódios anteriores. Nestas circunstâncias, é fundamental buscar acompanhamento fisioterápico para prevenir lesões e quedas.
O médico também deve recomendar a suplementação de cálcio na dieta, por meio de medicamentos ou alimentos. A forma mais adequada varia de acordo com o quadro e as características gerais de saúde do paciente.
2. Preparação para crises e retrocessos
Depois do tratamento inicial, algumas pessoas atingem um estado de remissão da doença. Isso pode gerar uma sensação de segurança e até a tentação de parar com os medicamentos recomendados. com a intenção de evitar efeitos colaterais. Mas é um grande erro que pode levar a um novo período de crise.
É fundamental sempre lembrar ao paciente que sua condição é crônica. Após alguns meses ingerindo corticoides, os efeitos devem desaparecer, entrando em remissão. No entanto, a doença continua ali, estagnada. Os sintomas podem reaparecer, caso o paciente deixe de tomar os medicamentos ou até mesmo passe por alterações bruscas de ambiente, estresse emocional e ansiedade.
A única forma de se preparar para estas ocasiões é acompanhar os sinais de perto e manter as visitas de rotina ao reumatologista.
3. Acompanhamento psicológico nos casos de polimialgia reumática
Quem tem o diagnóstico de polimialgia reumática pode apresentar períodos de sintomas severos, que impedem até levantar-se da cama. A insegurança e a dificuldade para realizar atividades cotidianas, além de mudanças de humor causadas pelos medicamentos, podem exigir acompanhamento psicológico.
A intenção é evitar episódios de depressão e ansiedade, entre outros sintomas. O especialista também deve ajudar no processo de aceitação da nova condição de vida e a encontrar mais bem-estar junto ao suporte da família e dos amigos.
Em casos extremos, o psiquiatra é o responsável por recomendar medicação para auxiliar o indivíduo que convive com a condição. O trabalho multidisciplinar permite minimizar o impacto do tratamento na rotina do paciente e, consequentemente, melhorar a sua qualidade de vida.
4. Grupos de suporte
Os grupos de suporte também devem auxiliar a conviver com a doença. Nestes grupos, reúnem-se pacientes, familiares e amigos que buscam entender como é a convivência com o problema no dia a dia, além de trocar experiências.
Sabendo que indivíduos com a doença frequentemente têm dificuldade de locomoção no início do tratamento, é possível procurar por tais grupos na internet. As redes sociais, como o Facebook, contêm grupos focados no tratamento e na convivência com problemas reumatológicos crônicos deste tipo.
5. Controle do peso e diabetes
Alguns efeitos colaterais dos corticoides em destaque são o ganho de peso e o aumento dos níveis de glicose no sangue. Mesmo quem não possui diabetes tipo 2 antes de começar o tratamento, pode desenvolver a doença. Já quem era portador do diabetes, pode notar certo descontrole.
Nesta situação, outros profissionais da equipe multidisciplinar de tratamento entram em ação. O nutricionista deve orientar a dieta para manter os níveis de nutrientes adequados e evitar ou diminuir ao máximo o ganho de peso. Um plano nutricional associado às atividades físicas deve viabilizar este controle, além de reduzir os episódios dolorosos.
Quanto ao diabetes, requer acompanhamento do endocrinologista na missão de controlá-lo.
6. Controle no consumo de álcool e cigarros
Quem está em tratamento para polimialgia reumática precisa evitar ou parar de consumir álcool e cigarros. As duas substâncias causam sérios prejuízos ao organismo e elevam as chances do surgimento de comorbidades, como diabetes tipo 2, úlceras estomacais e osteoporose.
7. Consultas regulares com o reumatologista perto de mim
Só o reumatologista perto de mim consegue acompanhar o caso e determinar quais caminhos seguir com o tratamento. No início, o especialista pode pedir consultas rotineiramente, de quinze em quinze dias ou até semanais. Mesmo que o paciente se incomode com a frequência, é importante mantê-las. Caso contrário, o seu tratamento pode perder parte da sua eficiência.
O especialista precisa ver o paciente com tanta frequência para controlar os efeitos do tratamento. Só assim consegue verificar se precisa trocar de medicamentos, aumentar ou diminuir a dose ou até recomendar um tratamento complementar com outros especialistas.
A consulta por telemedicina é uma forma de manter este atendimento ainda mais próximo. Quando alguém está em período de crise, é possível utilizar esta ferramenta adotada por alguns reumatologistas, com o objetivo de receber o atendimento necessário sem precisar sair de casa.
8. Documentando sintomas da polimialgia reumática regularmente
Alguns reumatologistas pedem que o paciente com polimialgia reumática realize um tipo de diário de sintomas e sinais da doença e condições relacionadas. Logo ao acordar, observe o estado do corpo e faça anotações. Esta descrição detalhada ajudará nas próximas consultas com o médico.
Afinal de contas, por intermédio deste diário, é viável constatar o sucesso do tratamento e até sinais de uma crise que está iniciando. Desta maneira, o médico consegue entender melhor os efeitos colaterais dos corticoides prescritos.
Os pacientes podem aproveitar o “diário” para escrever dúvidas e questões que precisam levantar na próxima consulta. É normal estar cheio de perguntas, sendo recorrente esquecer parte delas ao chegar no consultório.

O papel da alimentação no tratamento da polimialgia reumática
Manter uma dieta saudável contribui para o nosso bem-estar geral e também é importante para pacientes que sofrem de reumatismo, como a polimialgia reumática. A dieta equilibrada faz com que todo o corpo funcione melhor, o que resulta em uma redução dos sintomas, além de ser uma forma de prevenir novos problemas. Os principais benefícios dessa prática incluem:
-
- Manutenção do peso, evitando sobrecarga nos ossos e articulações, muitas vezes piorando os sintomas de doenças reumáticas;
-
- Fortalecimento do sistema imunológico;
-
- Melhora da saúde cardiovascular e óssea;
-
- Redução da fadiga.
Grande parte do efeito nocivo de uma má alimentação em pacientes com condições reumatológicas ocorre devido aos processos inflamatórios desencadeados por alguns alimentos. Além disso, o excesso de peso faz com que haja um aumento dos tecidos adiposos, que podem se transformar em um grande depósito de citocinas inflamatórias.
Alimentos que devem ser evitados
Quando é necessário fazer alterações na dieta, um nutricionista deve ser consultado. Esse profissional é responsável por avaliar os pacientes individualmente e estabelecer uma dieta nutritiva e saudável. De forma geral, há alguns alimentos cujo consumo deve ser evitado ou reduzido:
-
- Derivados do trigo: contêm substâncias capazes de iniciar processos inflamatórios, além de serem muito ácidos. Seu consumo excessivo provoca desconfortos;
-
- Açúcar refinado: além de possuir grande seu poder inflamatório, é um dos principais responsáveis pelo ganho de peso;
-
- Carne vermelha: possui nutrientes importantes, mas deve ser consumida com moderação, já que é capaz de desencadear processos inflamatórios.
Alimentos a serem inseridos na dieta de quem sofre de polimialgia reumática
A dieta dos pacientes com polimialgia reumática deve ser bem equilibrada. Pensando nisso, é fundamental incluir alimentos com os nutrientes corretos e muitos antioxidantes, como:
-
- Laranja: ajuda a dilatar vasos sanguíneos e a melhorar a circulação, graças aos bioflavonoides de citrino em sua composição;
-
- Maçã: essa fruta é rica em antioxidantes e contribui para a melhora da circulação;
-
- Abacate: destaca-se por conter luteína, que ajuda a eliminar os radicais livres e a prevenir doenças. Também possui beta-sitosterol, que tem poder anti-inflamatório;
-
- Verduras escuras: são ricas em cálcio e ajudam a fortalecer os ossos, além de possuírem efeito antioxidante. Alguns exemplos são: couve, brócolis e espinafre;
-
- Frutas vermelhas: muitas frutas vermelhas possuem substâncias anti-inflamatórias que auxiliam na proteção das cartilagens. Framboesas, morangos e amoras são excelentes opções para incluir na dieta;
-
- Cebola: muito apreciada em diversas receitas brasileiras, possui antioxidantes naturais que contribuem para a redução de inflamações;
-
- Cúrcuma: é capaz de produzir uma suave resposta anti-inflamatória. Deve ser consumida em conjunto com outros alimentos da lista para maximizar seus efeitos;
-
- Gengibre: possui substâncias que agem diretamente nas articulações, reduzindo a dor nas articulações e o inchaço. Mas é preciso ficar atento à forma de consumo, pois os agentes anti-inflamatórios estão presentes na casca, sendo necessário procurar receitas em que não seja preciso descascar a raiz.
Como lidar com a fadiga e a falta de energia causadas pela doença?
A fadiga, seja leve, moderada ou grave, é uma queixa relativamente comum em pacientes com polimialgia reumática e outros reumatismos. O problema pode ser causado por proteínas liberadas no processo inflamatório e, também, estar associado a outras doenças, como anemia, depressão e ansiedade.
As causas exatas devem ser investigadas para que o tratamento seja mais eficaz. Entretanto, adotar alguns hábitos saudáveis costuma ter um efeito poderoso no alívio da fadiga, como:
-
- Exercitar-se regularmente: os benefícios das atividades físicas para a saúde são comprovados cientificamente. Praticar exercícios com regularidade aumenta o bem-estar e os níveis de energia, contribui para a redução do peso e protege as articulações. Para obter resultados melhores, é indispensável a orientação de um profissional;
-
- Identificar a causa da fadiga: o paciente deve observar suas atividades diárias e determinar quais mais interferem em seus níveis de energia. Assim, é possível sanar o problema com mais facilidade. As causas são diversas, como determinados medicamentos, alimentação, situações de estresse, trabalho e o próprio ambiente em que se vive;
-
- Dormir bem: uma causa comum da fadiga são as noites mal dormidas, seja porque o paciente está com dores ou preocupado, seja porque comeu muito antes de deitar-se. Para sanar o problema, você deve estabelecer uma rotina relaxante antes de dormir, o que inclui fazer um jantar leve, evitar equipamentos eletrônicos na cama, tomar um banho quente, evitar nicotina e bebidas alcoólicas à noite e criar um clima confortável no quarto, com colchão e travesseiro adequados e iluminação baixa;
-
- Controle o estresse: evite, sempre que puder, situações causadoras de estresse e inclua na rotina atividades relaxantes, como yoga, meditação e leitura.
Terapia ocupacional para pacientes com polimialgia reumática
A terapia ocupacional trabalha em conjunto com o paciente com polimialgia reumática para criar soluções que minimizem o problema e melhorem a qualidade de vida, gerando maior independência e conforto.
As estratégias adotadas são diversas. Algumas opções incluem adaptações no ambiente do dia a dia, técnicas pontuais para aliviar a dor e exercícios que melhoram a flexibilidade e a mobilidade

Estratégias para lidar com as limitações de movimentos
A limitação de movimentos é um sinal de agravamento da doença que necessita de intervenção para evitar sua progressão. Para lidar com o problema, considere:
-
- Realizar atividades físicas regularmente para fortalecer a musculatura e proteger as articulações;
-
- Observar como o seu corpo reage a cada exercício, para que você não exagere e acabe piorando o quadro. Ao ter esse cuidado, também é possível identificar as atividades mais adequadas.
Como enfrentar os desafios emocionais diante da polimialgia reumática?
Além da dor nas juntas e outros sintomas, pacientes com polimialgia reumática podem desenvolver problemas emocionais, como depressão e ansiedade. Isso faz com que o quadro se torne cada vez pior, já que o paciente pode não aderir ao tratamento de maneira adequada.
Por isso, os reumatologistas e outros profissionais precisam estar atentos a essa questão e, se preciso, recomendar que a pessoa agende horários com psicólogos e psiquiatras.
Além disso, criar uma rede de apoio é fundamental, o que começa com a educação das pessoas mais próximas. Assim, é preciso que elas entendam o problema e consigam prestar o auxílio necessário, ajudando o paciente a seguir o tratamento e evitando que ele se isole cada vez mais.
Pessoas com polimialgia reumática podem viver bem, mas, para isso, é preciso controlar qualquer questão que agrave a condição.
Na polimialgia reumática o corpo parece “enferrujado” logo depois de acordar. Esse sintoma de rigidez é um dos mais comuns em pacientes diagnosticados com a doença. Apesar do nome ser um pouco desconhecido, essa condição é razoavelmente comum após os 50 anos.
Quer entender mais sobre seus sintomas, causas e tratamento? Confira nosso guia completo sobre a polimialgia abaixo.
O que é polimialgia reumática?
A polimialgia reumática é uma doença inflamatória pertencente ao grupo das artrites. Portanto, ela é considerada como uma condição crônica e não possui cura, mas sim um tratamento, sobre o qual falaremos mais à frente.
O problema surge quando existe uma inflamação nas membranas protetoras de articulações profundas, como algumas localizadas nos ombros e punhos. A doença ocorre majoritariamente no público acima dos 50 anos, sendo extremamente rara em pessoas mais novas.
Além disso, o desenvolvimento dos sintomas é bastante rápido. A dor aguda pode surgir subitamente à noite ou ao longo do dia. Muitas vezes, o paciente demora a entender que possui uma doença reumática por causa da velocidade do surgimento dos sintomas, diferente do que ocorre doenças, como artrose no joelho, por exemplo.
Principais causas da polimialgia reumática
A causa direta da polimialgia reumática é desconhecida. Atualmente, especialistas da área entendem que ela não é o resultado de efeitos colaterais de medicamentos ou procedimentos. No entanto, existem suspeitas que ela possa estar relacionada a infecções.
Pacientes com o problema também não apresentam alterações musculares ou qualquer problema que não seja articular. Alguns médicos também imaginam que a dor em certas articulações seja um reflexo, já que em geral só encontra-se inflamação no ombro e quadril. Portanto, seria possível ocorrer dor em articulações próximas sem inflamar.
Por último, podemos citar os principais fatores de risco relacionados ao seu surgimento: idade e sexo. Pessoas acima de 50, especialmente na faixa etária acima de 70 anos, e mulheres são muito mais suscetíveis à doença.
Sintomas da polimialgia reumática
O principal sintoma da polimialgia reumática é a dor intensa nos ombros e no quadril que prejudica sua mobilidade. É comum que pacientes diagnosticados com o problema não consigam elevar os braços acima da cabeça, por exemplo. Os sintomas são muito mais intensos logo após acordar e durante a noite e melhoram ao longo do dia, conforme a pessoa se movimenta.
Longos períodos de inatividade, como uma viagem de carro, avião ou um dia no escritório, também aumentam a intensidade dos sintomas. A dor pode irradiar para articulações e membros próximos, como:
-
- Pescoço;
-
- Braços;
-
- Coxas;
-
- Nádegas.
Indivíduos com polimialgia apresentam também alguns sintomas mais gerais, como febre, mal estar, cansaço e sensação de fraqueza. É importante lembrar que, apesar de sentir sintomas similares a quadros de fraqueza muscular, essas pessoas não possuem qualquer tipo de alteração nos músculos.

Polimialgia causa dor nas costas?
Em alguns casos o paciente pode sentir dor nas costas especialmente nas regiões da coluna mais próximas do quadril e ombros. Mas a doença não causa inflamação diretamente nas vértebras, somente dor referida.
A rigidez também não ocorre nessa região, mas pacientes podem sentir fraqueza muscular e dificuldades para se mover. Os sintomas na coluna vertebral são bem mais incomuns em quadros de polimialgia, mas podem ocorrer.
Qual exame detecta a polimialgia reumática?
Apolimialgia reumática é de difícil diagnóstico inicial, principalmente quando o paciente não procura um reumatologista imediatamente. É comum procurar um ortopedista imaginando tratar-se de algum tipo de lesão e até mesmo receber diagnóstico incorreto de fibromialgia.
A suspeita de inflamação surge quando o paciente realiza exames de sangue que geralmente aparecem com indicativos bastante alterados, como índices da proteína C reativa. Mesmo assim, esses testes não determinam com clareza a presença da doença e precisam de complementos. Isso inclui exames físicos e de imagem.
Em caso de suspeitas fortes de polimialgia, o médico dá início a doses mais altas de corticosteroides. Se o resultado for positivo, o diagnóstico está confirmado. Caso o medicamento não tenha efeito, é provável que exista outra patologia causando dores.
Qual é a diferença entre fibromialgia e polimialgia reumática?
Por mais que a polimialgia reumática e a fibromialgia compartilhem sintomas de dor muscular, elas são condições distintas, com particularidades fundamentais.
Isso porque a polimialgia é uma doença inflamatória que causa dor e rigidez, principalmente nos ombros, pescoço e quadris, com início súbito, acompanhado de sinais inflamatórios, como febre reumática e fadiga. Ela responde rapidamente a corticosteroides, que controlam a inflamação.
Em contraste, a fibromialgia é uma síndrome crônica caracterizada por dor generalizada em todo o corpo, acompanhada de fadiga, distúrbios do sono e problemas cognitivos.
Ao contrário da polimialgia, a fibromialgia não está associada à inflamação e seus sintomas tendem a ser mais difusos e persistentes. Por isso, o tratamento envolve uma abordagem multidisciplinar, incluindo medicamentos, terapia e exercícios. Infelizmente, ele não apresenta a mesma resposta rápida e a fibromialgia não tem cura.
Em termos de diagnóstico, a polimialgia reumática é identificada por marcadores inflamatórios elevados, enquanto a fibromialgia é diagnosticada com base em critérios clínicos e pela exclusão de outras condições.
Outras doenças reumatológicas similares
O quadro mais confundido com polimialgia é o de fibromialgia. A condição é uma doença reumatológica inespecífica que não causa inflamação ou está relacionada a qualquer tipo de infecção e lesões. Quem possui fibromialgia apresenta dores em todo o corpo sem um motivo aparente, além de fadiga, distúrbios do sono, depressão e ansiedade.
Quando o especialista tem dificuldade para identificar a inflamação presente em pacientes com polimialgia, os múltiplos sintomas podem confundir o diagnóstico. No entanto, os medicamentos usados para o tratamento frequentemente não apresentam resultados.
Também é possível que pessoas com polimialgia apresentem uma doença reumatológica em conjunto: a arterite de células gigantes, uma doença que pode causar cegueira e outras complicações.
Possíveis complicações da polimialgia reumática
As principais complicações da polimialgia reumática, quando não tratada, estão relacionadas às limitações impostas pela rigidez e pela dor. Conforme a inflamação progride, torna-se cada vez mais difícil realizar tarefas simples, como sair da cama, pentear os cabelos e até se vestir.
Dessa forma, é comum que pessoas tornem-se mais reclusas e sofram drasticamente com perda de atividade social. A diminuição drástica da atividade física e qualidade do sono também causa danos gerais à saúde, que prejudica especialmente idosos.
Considerando que esse público já está mais sujeito a problemas mentais, como ansiedade e depressão, é importante iniciar o tratamento rapidamente para evitar uma progressão da doença.
Tratamento da polimialgia reumática com reumatologistas
Inicialmente, o reumatologista procura aliviar os sintomas de dor e rigidez da polimialgia reumática para que o paciente consiga retomar suas atividades diárias. Os medicamentos corticosteróides são os mais utilizados e que apresentam melhores resultados na diminuição da inflamação e da dor.
Conforme a dor diminui, também devem diminuir as doses de medicamentos, até se encontrar um nível mínimo para garantir o bem-estar do paciente. O tratamento medicamentoso costuma durar de 18 meses a 2 anos para evitar a reincidência dos sintomas.
Ao mesmo tempo, o médico precisará gerir os efeitos colaterais do medicamento e incluir remédios que permitam a redução segura do corticosteróide.
Remédios corticosteróides possuem diversos efeitos colaterais, mesmo em doses baixas. Entre eles, estão:
-
- Perda de densidade óssea;
-
- Alterações do sono;
-
- Ganho de peso;
-
- Aumento de níveis de açúcar de sangue;
-
- Catarata;
-
- Maior sensibilidade na pele e probabilidade de lesões.
Por isso, o paciente precisa conviver com a condição ao mesmo tempo que gere seus efeitos. Será necessário realizar exames de rotina de densidade óssea, glicose no sangue, entre outros, para medir seu estado geral de saúde. O médico talvez oriente a cessar temporariamente algumas atividades cotidianas, esportes e atividades físicas, pelo menos até que a doença esteja controlada.

Exames para acompanhamento da polimialgia reumática
A polimialgia reumática é uma condição crônica, ou seja, não possui cura, mas pode ser controlada de maneira satisfatória. Muitos pacientes conseguem remissão completa da condição e podem levar uma vida normal sem grandes problemas. No entanto, é importante lembrar que precisa de acompanhamento médico, mesmo quando a condição está em remissão.
Os medicamentos, como anti-inflamatórios corticoides, possuem efeitos colaterais drásticos. Com o uso prolongado, o paciente pode sofrer com outras condições crônicas, como osteoporose e diabetes. Portanto, o médico responsável precisa solicitar alguns exames de rotina, para entender os efeitos do tratamento no corpo do indivíduo.
Em geral, o objetivo é saber como o organismo está reagindo aos medicamentos para manter ou trocá-los. O médico também pode solicitar exames de imagem, visando verificar o estado das articulações e regiões do corpo afetadas.
Exames de sangue
Realizar exames de sangue faz parte da rotina de quem recebe o diagnóstico de polimialgia. Ainda que não sejam suficientes para realizar o diagnóstico ou sequer avaliar o avanço da doença, eles permitem identificar sinais de inflamação.
Os exames também ajudam a investigar problemas renais e hepáticos que podem surgir por causa do uso constante de medicamentos.
Tratamento medicamentoso para polimialgia reumática
O principal tratamento da polimialgia reumática ocorre com o uso de diversos medicamentos. Inicialmente, é preciso controlar os sintomas para proporcionar mais qualidade de vida ao indivíduo.
Recuperar a mobilidade e a independência é essencial, já que a doença afeta regiões como quadris e ombros. Isso significa que, sem o tratamento adequado, as chances de sofrer com quedas e lesões aumentam bastante neste público.
1. Anti-inflamatórios corticoides
Os anti-inflamatórios corticoides são importantes durante o tratamento da polimialgia, em especial, nos primeiros meses. De forma simples, o seu funcionamento tem como objetivo bloquear os efeitos de alguns elementos químicos que causam a inflamação no corpo. Vale a pena lembrar: assim como qualquer outro medicamento ou tratamento que mencionamos aqui, os anti-inflamatórios não curam a condição.
A dose de anti-inflamatórios recomendada varia de acordo com o paciente. É usual que alguém precise tomá-los diversas vezes ao dia, em quantidades que diminuem no decorrer dos meses.
Em geral, os principais sintomas da polimialgia reduzem significativamente alguns dias depois do início da administração dos remédios. Contudo, o tratamento é extenso e deve continuar ao longo de meses, conforme a recomendação médica.
Um dos fármacos mais comuns para polimialgia reumática é a Prednisolona. Alguns reumatologistas recomendam o seu uso para pacientes com a condição por cerca de dois anos ou até mais. Tudo depende das reações do organismo e efeitos colaterais apresentados por causa do período prolongado de uso dos anti-inflamatórios.
Efeitos colaterais
Existem diversos efeitos colaterais relacionados ao uso de anti-inflamatórios corticoides. Eles podem gerar alterações de humor, como depressão, ansiedade, pensamentos suicidas e confusão mental. Outros relatos apontam até alucinações, sintomas que devem ser comunicados ao reumatologista, assim que for possível.
Os sintomas ainda incluem:
-
- Pressão arterial elevada;
-
- Mudanças de humor rápidas;
-
- Perda de densidade óssea (pode levar à osteoporose);
-
- Úlceras estomacais;
-
- Probabilidade maior de risco de infecções bacterianas;
-
- Aumento no apetite.
Em casos de efeitos colaterais severos, o reumatologista pode alterar o medicamento ou diminuir a dose.
É crucial que pacientes saibam que parar de tomar este tipo de medicamento sozinhos também é perigoso. No caso de efeitos colaterais, procure o seu médico para conseguir reduzir a dose da forma mais segura.
2. Remédios complementares para o controle da polimialgia reumática
Apesar dos anti-inflamatórios serem o centro do tratamento da polimialgia reumática, frequentemente, são necessários alguns remédios complementares. Os imunossupressores, por exemplo, cooperam para diminuir a resposta inflamatória do organismo em momentos de crise.
Os analgésicos também são indispensáveis para o controle da dor nas horas críticas. Mesmo remédios mais comuns, como paracetamol, dipirona e alguns anti-inflamatórios não esteroides, ajudam. No entanto, é primordial procurar o médico antes de começar o uso de qualquer medicamento.
Considerando que a doença é crônica e que o tratamento é longo, as possibilidades de uma interação medicamentosa são altas. Só o reumatologista pode prescrever novas drogas para o controle da dor ou a recuperação da mobilidade.
3. Fisioterapia e atividades físicas
Além de aliviar a dor, o paciente com polimialgia precisa começar a recuperar os seus movimentos do dia a dia. Em pessoas que ainda estão nos estágios iniciais da doença, a fisioterapia possui um papel preventivo. Como ainda não aconteceu perda severa da mobilidade, é possível utilizar a atividade para a sua manutenção.
Os procedimentos de fisioterapia também auxiliam no alívio da dor e na prevenção das crises. Algumas técnicas, como a aplicação de calor e gelo, são ótimas para os pacientes mais atingidos pela doença, que não conseguem se movimentar adequadamente.
Alguns fisioterapeutas aproveitam a sessão para aplicar as técnicas de relaxamento. Já que a ansiedade e estresse têm o poder de intensificar os sintomas, conseguir relaxar pode ser a diferença entre uma noite bem dormida e outra cheia de episódios dolorosos.
Pacientes com polimialgia reumática podem ter arterite de células gigantes?
O paciente com polimialgia reumática também pode desenvolver um tipo de vasculite chamada de arterite de células gigantes. A doença é uma inflamação que acontece nas células das artérias da cabeça, que, quando não tratada, leva à perda da visão. Assim como a polimialgia, esta condição é crônica e precisa de acompanhamento constante.
Durante o tratamento, o reumatologista ficará atento aos sinais do problema. Entre os sintomas relacionados, estão:
-
- Dores de cabeça frequentes;
-
- Sensibilidade no couro cabeludo;
-
- Dores na mandíbula;
-
- Dificuldades de visão.
Quem já possui polimialgia e perceber qualquer sinal como os que descrevemos acima, deve relatar isso ao seu reumatologista imediatamente. Logo, o especialista deve iniciar o processo de diagnóstico da doença, para evitar complicações permanentes.
Diagnóstico de arterite de células gigantes
O diagnóstico da doença é considerado complexo, já que ela não apresenta grandes alterações em exames de sangue ou testes não invasivos. O reumatologista deve solicitar exames laboratoriais para medir sinais de inflamação, anemia e níveis de hemossedimentação. Entretanto, os exames não são conclusivos de forma isolada, uma vez que estes sinais também ocorrem em outras doenças. Para complementar o diagnóstico, é possível usar ultrassom da cabeça.
Em caso de exames inconclusivos, será necessário realizar uma biópsia. Para isso, utiliza-se um procedimento invasivo com o intuito de remover um pequeno pedaço das artérias temporais e, em seguida, analisá-lo no laboratório. O resultado deve apresentar se realmente existe inflamação ou não, confirmando o quadro.
Tratamento de arterite de células gigantes
Quando a suspeita de arterite de células gigantes é forte, o médico pode iniciar o tratamento antes mesmo de receber a confirmação da biópsia. A intenção é evitar que ocorra perda irreversível da visão e outras complicações decorrentes deste problema.
O tratamento envolve a introdução de altas doses de corticosteroides para controlar a inflamação. Depois do primeiro mês, é viável diminuir a dose de medicamentos gradualmente, contanto que o quadro esteja estabilizado. Os resultados devem aparecer rapidamente, com menos dores de cabeça e sem problemas de visão.

Convivendo com a polimialgia reumática
Como ocorre com outras condições crônicas, a polimialgia reumática nunca vai desaparecer de fato. Mesmo que alguém passe meses ou até anos em remissão, a doença continua lá e há risco de uma recaída ou crise. Portanto, para evitar o agravamento ou o surgimento de outros problemas de saúde, é necessário adotar medidas preventivas, que vão desde o acompanhamento médico e o tratamento medicamentoso em dia até atitudes simples. Confira adiante as dicas que podem ajudar você a conviver com a doença.
1. Proteção da estrutura óssea do paciente
Um efeito colateral comum do uso prolongado de corticoides é a perda de densidade óssea. Como o público acometido pela condição reumatológica costuma ser idoso, o risco de se desenvolver osteoporose é alto. Por isso, desde o início do uso destes medicamentos, o reumatologista deve priorizar a prevenção deste efeito.
Alguns pacientes possuem alto risco de fraturas, seja pela idade ou pela presença de episódios anteriores. Nestas circunstâncias, é fundamental buscar acompanhamento fisioterápico para prevenir lesões e quedas.
O médico também deve recomendar a suplementação de cálcio na dieta, por meio de medicamentos ou alimentos. A forma mais adequada varia de acordo com o quadro e as características gerais de saúde do paciente.
2. Preparação para crises e retrocessos
Depois do tratamento inicial, algumas pessoas atingem um estado de remissão da doença. Isso pode gerar uma sensação de segurança e até a tentação de parar com os medicamentos recomendados. com a intenção de evitar efeitos colaterais. Mas é um grande erro que pode levar a um novo período de crise.
É fundamental sempre lembrar ao paciente que sua condição é crônica. Após alguns meses ingerindo corticoides, os efeitos devem desaparecer, entrando em remissão. No entanto, a doença continua ali, estagnada. Os sintomas podem reaparecer, caso o paciente deixe de tomar os medicamentos ou até mesmo passe por alterações bruscas de ambiente, estresse emocional e ansiedade.
A única forma de se preparar para estas ocasiões é acompanhar os sinais de perto e manter as visitas de rotina ao reumatologista.
3. Acompanhamento psicológico nos casos de polimialgia reumática
Quem tem o diagnóstico de polimialgia reumática pode apresentar períodos de sintomas severos, que impedem até levantar-se da cama. A insegurança e a dificuldade para realizar atividades cotidianas, além de mudanças de humor causadas pelos medicamentos, podem exigir acompanhamento psicológico.
A intenção é evitar episódios de depressão e ansiedade, entre outros sintomas. O especialista também deve ajudar no processo de aceitação da nova condição de vida e a encontrar mais bem-estar junto ao suporte da família e dos amigos.
Em casos extremos, o psiquiatra é o responsável por recomendar medicação para auxiliar o indivíduo que convive com a condição. O trabalho multidisciplinar permite minimizar o impacto do tratamento na rotina do paciente e, consequentemente, melhorar a sua qualidade de vida.
4. Grupos de suporte
Os grupos de suporte também devem auxiliar a conviver com a doença. Nestes grupos, reúnem-se pacientes, familiares e amigos que buscam entender como é a convivência com o problema no dia a dia, além de trocar experiências.
Sabendo que indivíduos com a doença frequentemente têm dificuldade de locomoção no início do tratamento, é possível procurar por tais grupos na internet. As redes sociais, como o Facebook, contêm grupos focados no tratamento e na convivência com problemas reumatológicos crônicos deste tipo.
5. Controle do peso e diabetes
Alguns efeitos colaterais dos corticoides em destaque são o ganho de peso e o aumento dos níveis de glicose no sangue. Mesmo quem não possui diabetes tipo 2 antes de começar o tratamento, pode desenvolver a doença. Já quem era portador do diabetes, pode notar certo descontrole.
Nesta situação, outros profissionais da equipe multidisciplinar de tratamento entram em ação. O nutricionista deve orientar a dieta para manter os níveis de nutrientes adequados e evitar ou diminuir ao máximo o ganho de peso. Um plano nutricional associado às atividades físicas deve viabilizar este controle, além de reduzir os episódios dolorosos.
Quanto ao diabetes, requer acompanhamento do endocrinologista na missão de controlá-lo.
6. Controle no consumo de álcool e cigarros
Quem está em tratamento para polimialgia reumática precisa evitar ou parar de consumir álcool e cigarros. As duas substâncias causam sérios prejuízos ao organismo e elevam as chances do surgimento de comorbidades, como diabetes tipo 2, úlceras estomacais e osteoporose.
7. Consultas regulares com o reumatologista perto de mim
Só o reumatologista perto de mim consegue acompanhar o caso e determinar quais caminhos seguir com o tratamento. No início, o especialista pode pedir consultas rotineiramente, de quinze em quinze dias ou até semanais. Mesmo que o paciente se incomode com a frequência, é importante mantê-las. Caso contrário, o seu tratamento pode perder parte da sua eficiência.
O especialista precisa ver o paciente com tanta frequência para controlar os efeitos do tratamento. Só assim consegue verificar se precisa trocar de medicamentos, aumentar ou diminuir a dose ou até recomendar um tratamento complementar com outros especialistas.
A consulta por telemedicina é uma forma de manter este atendimento ainda mais próximo. Quando alguém está em período de crise, é possível utilizar esta ferramenta adotada por alguns reumatologistas, com o objetivo de receber o atendimento necessário sem precisar sair de casa.
8. Documentando sintomas da polimialgia reumática regularmente
Alguns reumatologistas pedem que o paciente com polimialgia reumática realize um tipo de diário de sintomas e sinais da doença e condições relacionadas. Logo ao acordar, observe o estado do corpo e faça anotações. Esta descrição detalhada ajudará nas próximas consultas com o médico.
Afinal de contas, por intermédio deste diário, é viável constatar o sucesso do tratamento e até sinais de uma crise que está iniciando. Desta maneira, o médico consegue entender melhor os efeitos colaterais dos corticoides prescritos.
Os pacientes podem aproveitar o “diário” para escrever dúvidas e questões que precisam levantar na próxima consulta. É normal estar cheio de perguntas, sendo recorrente esquecer parte delas ao chegar no consultório.

O papel da alimentação no tratamento da polimialgia reumática
Manter uma dieta saudável contribui para o nosso bem-estar geral e também é importante para pacientes que sofrem de reumatismo, como a polimialgia reumática. A dieta equilibrada faz com que todo o corpo funcione melhor, o que resulta em uma redução dos sintomas, além de ser uma forma de prevenir novos problemas. Os principais benefícios dessa prática incluem:
-
- Manutenção do peso, evitando sobrecarga nos ossos e articulações, muitas vezes piorando os sintomas de doenças reumáticas;
-
- Fortalecimento do sistema imunológico;
-
- Melhora da saúde cardiovascular e óssea;
-
- Redução da fadiga.
Grande parte do efeito nocivo de uma má alimentação em pacientes com condições reumatológicas ocorre devido aos processos inflamatórios desencadeados por alguns alimentos. Além disso, o excesso de peso faz com que haja um aumento dos tecidos adiposos, que podem se transformar em um grande depósito de citocinas inflamatórias.
Alimentos que devem ser evitados
Quando é necessário fazer alterações na dieta, um nutricionista deve ser consultado. Esse profissional é responsável por avaliar os pacientes individualmente e estabelecer uma dieta nutritiva e saudável. De forma geral, há alguns alimentos cujo consumo deve ser evitado ou reduzido:
-
- Derivados do trigo: contêm substâncias capazes de iniciar processos inflamatórios, além de serem muito ácidos. Seu consumo excessivo provoca desconfortos;
-
- Açúcar refinado: além de possuir grande seu poder inflamatório, é um dos principais responsáveis pelo ganho de peso;
-
- Carne vermelha: possui nutrientes importantes, mas deve ser consumida com moderação, já que é capaz de desencadear processos inflamatórios.
Alimentos a serem inseridos na dieta de quem sofre de polimialgia reumática
A dieta dos pacientes com polimialgia reumática deve ser bem equilibrada. Pensando nisso, é fundamental incluir alimentos com os nutrientes corretos e muitos antioxidantes, como:
-
- Laranja: ajuda a dilatar vasos sanguíneos e a melhorar a circulação, graças aos bioflavonoides de citrino em sua composição;
-
- Maçã: essa fruta é rica em antioxidantes e contribui para a melhora da circulação;
-
- Abacate: destaca-se por conter luteína, que ajuda a eliminar os radicais livres e a prevenir doenças. Também possui beta-sitosterol, que tem poder anti-inflamatório;
-
- Verduras escuras: são ricas em cálcio e ajudam a fortalecer os ossos, além de possuírem efeito antioxidante. Alguns exemplos são: couve, brócolis e espinafre;
-
- Frutas vermelhas: muitas frutas vermelhas possuem substâncias anti-inflamatórias que auxiliam na proteção das cartilagens. Framboesas, morangos e amoras são excelentes opções para incluir na dieta;
-
- Cebola: muito apreciada em diversas receitas brasileiras, possui antioxidantes naturais que contribuem para a redução de inflamações;
-
- Cúrcuma: é capaz de produzir uma suave resposta anti-inflamatória. Deve ser consumida em conjunto com outros alimentos da lista para maximizar seus efeitos;
-
- Gengibre: possui substâncias que agem diretamente nas articulações, reduzindo a dor nas articulações e o inchaço. Mas é preciso ficar atento à forma de consumo, pois os agentes anti-inflamatórios estão presentes na casca, sendo necessário procurar receitas em que não seja preciso descascar a raiz.
Como lidar com a fadiga e a falta de energia causadas pela doença?
A fadiga, seja leve, moderada ou grave, é uma queixa relativamente comum em pacientes com polimialgia reumática e outros reumatismos. O problema pode ser causado por proteínas liberadas no processo inflamatório e, também, estar associado a outras doenças, como anemia, depressão e ansiedade.
As causas exatas devem ser investigadas para que o tratamento seja mais eficaz. Entretanto, adotar alguns hábitos saudáveis costuma ter um efeito poderoso no alívio da fadiga, como:
-
- Exercitar-se regularmente: os benefícios das atividades físicas para a saúde são comprovados cientificamente. Praticar exercícios com regularidade aumenta o bem-estar e os níveis de energia, contribui para a redução do peso e protege as articulações. Para obter resultados melhores, é indispensável a orientação de um profissional;
-
- Identificar a causa da fadiga: o paciente deve observar suas atividades diárias e determinar quais mais interferem em seus níveis de energia. Assim, é possível sanar o problema com mais facilidade. As causas são diversas, como determinados medicamentos, alimentação, situações de estresse, trabalho e o próprio ambiente em que se vive;
-
- Dormir bem: uma causa comum da fadiga são as noites mal dormidas, seja porque o paciente está com dores ou preocupado, seja porque comeu muito antes de deitar-se. Para sanar o problema, você deve estabelecer uma rotina relaxante antes de dormir, o que inclui fazer um jantar leve, evitar equipamentos eletrônicos na cama, tomar um banho quente, evitar nicotina e bebidas alcoólicas à noite e criar um clima confortável no quarto, com colchão e travesseiro adequados e iluminação baixa;
-
- Controle o estresse: evite, sempre que puder, situações causadoras de estresse e inclua na rotina atividades relaxantes, como yoga, meditação e leitura.
Terapia ocupacional para pacientes com polimialgia reumática
A terapia ocupacional trabalha em conjunto com o paciente com polimialgia reumática para criar soluções que minimizem o problema e melhorem a qualidade de vida, gerando maior independência e conforto.
As estratégias adotadas são diversas. Algumas opções incluem adaptações no ambiente do dia a dia, técnicas pontuais para aliviar a dor e exercícios que melhoram a flexibilidade e a mobilidade

Estratégias para lidar com as limitações de movimentos
A limitação de movimentos é um sinal de agravamento da doença que necessita de intervenção para evitar sua progressão. Para lidar com o problema, considere:
-
- Realizar atividades físicas regularmente para fortalecer a musculatura e proteger as articulações;
-
- Observar como o seu corpo reage a cada exercício, para que você não exagere e acabe piorando o quadro. Ao ter esse cuidado, também é possível identificar as atividades mais adequadas.
Como enfrentar os desafios emocionais diante da polimialgia reumática?
Além da dor nas juntas e outros sintomas, pacientes com polimialgia reumática podem desenvolver problemas emocionais, como depressão e ansiedade. Isso faz com que o quadro se torne cada vez pior, já que o paciente pode não aderir ao tratamento de maneira adequada.
Por isso, os reumatologistas e outros profissionais precisam estar atentos a essa questão e, se preciso, recomendar que a pessoa agende horários com psicólogos e psiquiatras.
Além disso, criar uma rede de apoio é fundamental, o que começa com a educação das pessoas mais próximas. Assim, é preciso que elas entendam o problema e consigam prestar o auxílio necessário, ajudando o paciente a seguir o tratamento e evitando que ele se isole cada vez mais.
Pessoas com polimialgia reumática podem viver bem, mas, para isso, é preciso controlar qualquer questão que agrave a condição.